BAB I
PENDAHULUAN
1.1 Latar Belakang
Resusitasi Jantung Paru sangat penting dalam kehidupan dunia medis, sehingga setiap dokter harus bisa melakukan Resusitasi Jantung Paru. Juga petugas paramedis lainnya. Malah orang awam pun yang bekerja di tempat tempat yang banyak orang (keramaian) atau tempat tempat pekerjaan yang banyak yang mengandung resiko kerjaan harus bisa untuk dilatih Resusitasi Jantung Paru yang sederhana sampai petugas medis yang lebih berwenang datang. B-GELS atau dalam bahasa Indonesia dikenal dengan Pertolongan Pertama Pada Gawat Darurat (PPGD) adalah serangkaian usaha-usaha pertama yang dapat dilakukan pada kondisi gawat darurat dalam rangka menyelamatkan pasien dari kematian. Di luar negeri, PPGD ini sebenarnya sudah banyak diajarkan pada orang-orang awam atau orang-orang awam khusus, namun sepertinya hal ini masih sangat jarang diketahui oleh masyarakat Indonesia.
1.2 Prinsip Utama
Prinsip Utama PPGD adalah menyelamatkan pasien dari kematian pada kondisi gawat darurat. Kemudian filosofi dalam PPGD adalah “Time Saving is Life Saving”, dalam artian bahwa seluruh tindakan yang dilakukan pada saat kondisi gawat darurat haruslah benar-benar efektif dan efisien, karena pada kondisi tersebut pasien dapat kehilangan nyawa dalam hitungan menit saja ( henti nafas selama 2-3 menit dapat mengakibatkan kematian).
1.3 Langkah-langkah Dasar
Langkah-langkah dasar dalam PPGD dikenal dengan singkatan A-B-C-D ( Airway - Breathing – Circulation – Disability ). Keempat poin tersebut adalah poin-poin yang harus sangat diperhatikan dalam penanggulangan pasien dalam kondisi gawat darurat.
1.4 Resusitasi jantung Paru
Sebab Henti nafas :
- Sumbatan jalan nafas
- Benda asing
- Aspirasi
- Lidah jatuh kebawah
- Pipa endotrakeal terlipat
- Kanul trakeal tersumbat
- Kelainan akut glottis dan sekitarnya
- Depresi pernafasan sentral
- Obat
- Intoksikasi
- pCO2 tinggi
- pO2 rendah
- Setelah henti jantung
- Tumor otak
- Tenggelam
Perifer :
- Obat pelumpuh otot
- Miastenia gravis
- Poliomielitis
Sebab Henti Jantung
1. Kardiovaskular (penyakit jantung siskemik, IMA, emboli paru dan fibrosis sistem konduksi)
2. Kekurangan oksigen akut (henti nafas, benda asing dan sumbatan karena sekresi)
3. Kelebihan dosis obat (digitalis dan adrenalin)
4. Gangguan asam-basa / elektrolit (K meningkat atau menurun, Mg meningkat, Ca meningkat, asidosis)
5. Kecelakaan (syok listrik, tenggelam)
6. Refleks vagal
7. Anestesi dan pembedahan
8. Terapi dan tindakan diagnostik medis
9. Syok henti jantung dapat disertai fenomena listrik.
Sindroma Adam Stokes
Keadaan yang disebabkan oleh blok AV jantung derajat tinggi secara episodik ditandai oleh bradikardi atau asistol yang mengakibatkan serangan tidak sadar diri yg mendadak dengan / tanpa disertai kejang tindakan.
- Sirkulasi buatan
- Pijat jantung luar
Indikasi RJP : Henti nafas dan atau henti sirkulasi.
Kontraindikasi : Henti jantung, Fraktur kosta, Fraktur thorax, Cardiac Tamponade, Pneumothorax, Emphysema berat, Cardiac Arrest lebih 5- 6 menit.
1.5 Mengenali pasien yang kritis dan / atau pasien yang tidak sadar
Untuk mengenali semua hal yang mengancam kehidupan dan melakukan terapi segera, kita harus bisa segera mengenali pasien yang kritis dengan cepat dan singkat. Pada banyak kasus, hal yang menyebabkan kondisi pasien ini sudah jelas, tetapi mungkin akan membantu bila kita ingat A-B-C-B-A :
A : Airway ( Jalan nafas )
B : Breathing ( Pernapasan )
C : Circulation ( Sirkulasi )
D : Defribilation ( Terapi listrik)
Penilaian pertama hanya membutuhkan beberapa saat saja :
A : Periksalah apakah jalan nafas pasien
B : Periksalah apakah pasien bernapas, jika tidak maka dibutuhkan pernapasan buatan
C : Periksalah denyutan arteri besar ( a. karotis / a. femoralis ), jika ada kegagalan sirkulasi, mulailah untuk melakukan masase jantung eksterna segera.
D : Nilailah apakah pasien mengalami henti jantung ataupun gangguan irama jantung, jika ada maka diberikan terapi listrik
BAB II
PEMBAHASAN
2.1 Definisi
Sebagai tindakan yang dilakukan untuk membebaskan jalan napas dengan tetap memperhatikan kontrol servikal.
2.2 Tujuan
Tindakan resusitasi merupakan tindakan yang harus dilakukan dengan segera sebagai upaya untuk menyelamatkan hidup (hudak dan gallo,1997). Tindakan resusitasi ini dimulai dengan penilaian secara tepat kradaan dan kesadaran penderita kemudian di lanjutkan dengan pemberian bantuan hidup dasar (Basic life support) yang bertujuan untuk oksigenasi darurat. (AHA, 2003).
Tujuan tahap II (Advance life support) adalah untuk memulai kembali sirkulasi yang spontan, sedangkan tujuan tahap III (Prolonged life support) adalah pengelolahan intensif pasca resusitasi, Hasil akhir dari tindakan resusitasi akan sangat tergantung pada kecepatan dan ketepatan penolongpada tahap I dalam memberikan bantuan hidup dasar.
Tujuan utama resusitasi kardiopulmonar yaitu melindungi otak secara manual dari kekurangan oksigen, lebih baik terjadi sirkulasi walaupun dengan darah hitam daripada tidak sama sekali. Sirkulasi untuk menjamin oksigenasi yang adekuat sangat diperlukan dengan segera karena sel – sel otak menjadi lumpuh apabila oksigen ke otak terhenti selama 8 – 20 detik dan akan mati apabila oksigen terhenti selama 3- 5 menit (tjokronegoro, 1998). Kerusakan berupa kecacatan atau bahkan kematian.
2.3 Fase Resusitasi jantung paru
Pembagian fase ini dimaksudkan agar memudahkan dalam latihan dan mengingat tahap yang harus dilakukan. Perlu diperhatikan juga kesiapan penolong, apakah mampu atau tidak dan lingkungan sekitar, perlu tidaknya menjauhkan pasien atau penderita dalam lingkungan yang berbahaya.
a. Fase I : Basic Life Support (BLS), yaitu prosedur pertolongan darurat dalam mengatasi obstruksi jalan nafas, henti jantung dan bagaimana melakukan RJP secara benar. Dalam fase ini terdiri dari langkah yang di A (airway), B (breathing), C (circulation).
- A (Airway) : Menjaga jalan nafas tetap terbuka
- B (Breathing) : Ventilasi paru dan oksigenasi yang adekuat
- C (Circulation) : Mengadakan sirkulasi buatan dengan kompresi jantung paru
b. Fase II : Advance Life Support (ALS), yaitu BLS ditambah dengan D (drug) dan E (EKG).
- D ( drugs ) : Pemberian obat-obatan termasuk cairan.
- E ( EKG ) :Diagnosis elektrokardiografis secepat mungkin untuk mengetahui fibrilasi ventrikel.
c. Fase III : Prolonged Life Support (PLS), yaitu penambahan dari BLS dan ALS, G (gauge), H (head), I (Intensive care).
- G ( Gauge ) : Pengukuran dan pemeriksaan untuk monitoring penderita secara terus menerus, dinilai, dicari penyebabnya dan kemudian mengobatinya.
- H (Head) : Pindakan resusitasi untuk menyelamatkan otak dan sistem saraf dari kerusakan lebih lanjut akibat terjadinya henti jantung, sehingga dapat dicegah terjadinya neurologic yang permanen.
- I (Intensive Care) : Perawatan intensif di ICU, yaitu : trakheostomi, pernafasan dikontrol terus menerus, sonde lambung, pengukuran pH, pCO2 bila diperlukan dan tunjangan sirkulasi mengedalikan jika terjadinya kejang.
Sebelum melakukan tahapan A (airway) terlebih dahulu dilakukan prosedur awal pada pasien/korban, yaitu:
- Memastikan keamanan lingkungan.
Aman bagi penolong maupun aman bagi pasien/korban itu sendiri.
- Memastikan kesadaran pasien/korban.
Dalam memastikan pasien/korban dapat dilakukan dengan menyentuh atau menggoyangkan bahu pasien/korban dengan lembut dan mantap, sambil memanggil namanya atau Pak!!!/ Bu!!!!/ Mas!!!/Mbak!!!, dll.
- Meminta pertolongan
Bila diyakini pasien/korban tidak sadar atau tidak ada respon segera minta pertolongan dengan cara : berteriak ”tolong !!!!” beritahukan posisi dimana, pergunakan alat komunikasi yang ada, atau aktifkan bel/sistem emergency yang ada (bel emergency di rumah sakit).
- Memperbaiki posisi pasien/korban.
Tindakan BHD yang efektif bila pasien/korban dalam posisi telentang, berada pada permukaaan yang rata/keras dan kering. Bila ditemukan pasien/korban miring atau telungkup pasien/korban harus ditelentangkan dulu dengan membalikkan sebagai satu kesatuan yang utuh untuk mencegah cedera/komplikasi.
- Mengatur posisi penolong.
Posisi penolong berlutut sejajar dengan bahu pasien/korban agar pada saat memberikan batuan nafas dan bantuan sirkulasi penolong tidak perlu banyak pergerakan.
Gambar 1.
Cek kesadaran dan Aktifkan Sistem Emergensi
1. A : (AIRWAY) Jalan Nafas
1. Pemeriksaan Jalan Nafas
Untuk memastikan jalan nafas bebas dari sumbatan karena benda asing. Bila sumbatan ada dapat dibersihkan dengan teknik cross finger ( ibu jari diletakkan berlawan dengan jari telunjuk pada mulut korban).
Cara melakukan tehnik cross finger
a. Silangkan ibu jari dan telunjuk penolong
b. Letakkan ibu jari pada gigi seri bawah korban/pasien dan jari telunjuk pada gigi seri atas
c. Lakukan gerakan seperti menggunting untuk membuka mulut pasien/korban.
d. Periksa mulut setelah terbuka apakah ada cairan,benda asing yang menyumbat jalan nafas.
2. Membuka Jalan Nafas
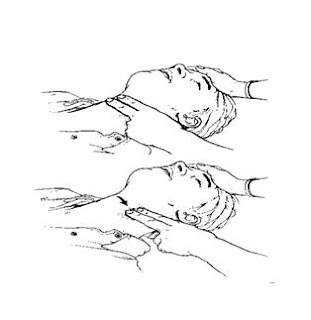
Pada pasien/korban tidak sadar tonus otot menghilang, maka lidah dan epiglotis akan menutup faring dan laring sehingga menyebabkan sumbatan jalan nafas. Keadaan ini dapat dibebaskan dengan tengadah kepala topang dahi (Head tild Chin lift) dan manuver pendorongan mandibula (Jaw thrush manuver).
Cara melakukan tehnik Head tilt chin lift.
a. Letakkan tangan pada dahi pasien/korban
b. Tekan dahi sedikit mengarah ke depan dengan telapak tangan penolong
c. Letakkan ujung jari tangan lainnya dibawah bagian ujung tulang rahang pasien/korban
d. Tengadahkan kepala dan tahan/tekan dahi pasien/korban secara bersamaan sampai kepala pasien/korban pada posisi ekstensi.
Cara melakukan tehnik jaw thrust manuver
a. Letakkan kedua siku penolong sejajar dengan posisi pasien/korban
b. Kedua tangan memegang sisi kepala pasien/korban
c. Penolong memegang kedua sisi rahang
d. Kedua tangan penolong menggerakan rahang ke posisi depan secara perlahan
e. Pertahankan posisi mulut pasien/korban tetap terbuka
Gambar 2. Pembebasan Jalan Nafas teknik Head tilt chin lift (a) dan tehnik jaw thrust manuver (b)
(a) (b)
2. B : ( BREATHING) Bantuan Nafas
Prinsipnya adalah memberikan 2 kali ventilasi sebelum kompresi dan memberikan 2 kali ventilasi per 10 detik pada saat setelah kompresi. Terdiri dari 2 tahap :
1. Memastikan pasien/korban tidak bernafas
Dengan cara :
- Look : Lihat apakah ada gerakan dada (gerakan bernapas), apakah gerakan tersebut simetris?
mendengar bunyi nafas (listen): Dengarkan apakah ada suara nafas normal, dan apakah ada suara nafas tambahan yang abnormal (bisa timbul karena ada hambatan sebagian).
- Feel : Rasakan dengan pipi pemeriksa apakah ada hawa napas dari korban ?
Jika ternyata pasien masih bernafas, maka hitunglah berapa frekuensi pernapasan pasien itu dalam 1 menit (Pernapasan normal adalah 12 -20 kali permenit).
Jenis-jenis suara nafas tambahan karena hambatan sebagian jalan nafas :
a. Snoring : suara seperti ngorok, kondisi ini menandakan adanya kebuntuan jalan napas bagian atas oleh benda padat, jika terdengar suara ini maka lakukanlah pengecekan langsung dengan cara cross-finger untuk membuka mulut (menggunakan 2 jari, yaitu ibu jari dan jari telunjuk tangan yang digunakan untuk chin lift tadi, ibu jari mendorong rahang atas ke atas, telunjuk menekan rahang bawah ke bawah). Lihatlah apakah ada benda yang menyangkut di tenggorokan korban (eg: gigi palsu dll). Pindahkan benda tersebut
Gambar 3 Cross Finger
b. Gargling : suara seperti berkumur, kondisi ini terjadi karena ada kebuntuan yang
disebabkan oleh cairan (eg: darah), maka lakukanlah cross-finger (seperti di atas), lalu lakukanlah finger-sweep (sesuai namanya, menggunakan 2 jari yang sudah dibalut dengan kain untuk “menyapu” rongga mulut dari cairan-cairan).
Gambar 4 Finger Sweep
c. Crowing : suara dengan nada tinggi, biasanya disebakan karena pembengkakan (edema) pada trakea, untuk pertolongan pertama tetap lakukan maneuver head tilt and chin lift atau jaw thrust saja.
Jika suara napas tidak terdengar karena ada hambatan total pada jalan napas, maka dapat dilakukan :
a.Back Blow sebanyak 5 kali, yaitu dengan memukul menggunakan telapak tangan daerah diantara tulang scapula di punggung
b.Heimlich Maneuver, dengan cara memposisikan diri seperti gambar, lalu menarik tangan ke arah belakang atas.
Gambar 5. Heimlich Maneuver
c.Chest Thrust, dilakukan pada ibu hamil, bayi atau obesitas dengan cara memposisikan diri seperti gambar lalu mendorong tangan kearah dalam atas.
Gambar 6. Chest Thrust
Listen :
- Jika frekuensi nafas normal, pantau terus kondisi pasien dengan tetap melakukan Look Listen and Feel.
- Jika frekuensi nafas < 12-20 kali permenit, berikan nafas bantuan (detail tentang nafas bantuan dibawah)
- Jika pasien mengalami henti nafas berikan nafas buatan (detail tentang nafas buatan dibawah)
Setelah diberikan nafas buatan maka lakukan permeriksaan nadi karotis yang terletak di leher (periksa dengan 2 jari, letakkan jari di tonjolan di tengah tenggorokan, lalu gerakkan jari ke samping, sampai terhambat oleh otot leher (Sternocleidomastoideus), rasakanlah denyut nadi karotis selama 10 detik.
Gambar 7. Cek pernafasan
Pengecekan Nadi Karotis
- Jika tidak ada denyut nadi maka lakukanlah Pijat Jantung (figure D dan E , figure F pada bayi), diikuti dengan nafas buatan (figure A, B dan C),ulang sampai 6 kali siklus pijat jantung-napas buatan, yang diakhiri dengan pijat jantung.
Gambar 8
Pijat Jantung (figure D dan E, figure F pada bayi),diikuti dengan nafas buatan (figure A,B dan C).
- Cek lagi nadi karotis (dengan metode seperti diatas) selama 10 detik, jika teraba lakukan Look Listen and Feel (kembali ke poin 11) lagi. jika tidak teraba ulangi poin nomer 17.
- Pijat jantung dan nafas buatan dihentikan jika
a.Penolong kelelahan dan sudah tidak kuat lagi
b.Pasien sudah menunjukkan tanda-tanda kematian (kaku mayat)
c.Bantuan sudah dating
d.Teraba denyut nadi karotis
- Setelah berhasil mengamankan kondisi diatas periksalah tanda-tanda shock pada pasien :
a.Denyut nadi >100 kali per menit
b.Telapak tangan basah dingin dan pucat
c.Capilarry Refill Time > 2 detik ( CRT dapat diperiksa dengan cara menekan ujung kuku pasien dg kuku pemeriksa selama 5 detik, lalu lepaskan, cek berapa lama waktu yg dibutuhkan agar warna ujung kuku merah lagi)
- Jika pasien shock, lakukan Shock Position pada pasien, yaitu dengan mengangkat kaki pasien setinggi 45 derajat dengan harapan sirkulasi darah akan lebih banyak ke jantung
gambar 9, Shock Position
- Pertahankan posisi shock sampai bantuan datang atau tanda-tanda shock menghilang
- Jika ada pendarahan pada pasien, coba lah hentikan perdarahan dengan cara menekan atau membebat luka (membebat jangan terlalu erat karena dapat mengakibatkan jaringan yg dibebat mati)
- Setelah kondisi pasien stabil, tetap monitor selalu kondisi pasien dengan Look Listen and Feel, karena pasien sewaktu-waktu dapat memburuk secara tiba-tiba.
Nafas Bantuan
Nafas Bantuan adalah nafas yang diberikan kepada pasien untuk menormalkan frekuensi nafas pasien yang di bawah normal. Misal frekuensi napas : 6 kali per menit, maka harus diberi nafas bantuan di sela setiap nafas spontan dia sehingga total nafas permenitnya menjadi normal (12 kali).
1. Memberikan bantuan nafas
Bantuan nafas dapat dilakukan melalui mulut ke mulut, mulut ke hidung, mulut ke stoma (lubang yang dibuat pada tenggorokan). Bantuan nafas diberikan sebanyak 2 kali, waktu tiap kali hembusan 1,5 – 2 detik dan volume 700 ml – 1000 ml (10 ml/kg atau sampai terlihat dada pasien/korban mengembang. Konsentrasi oksigen yang diberikan 16 – 17 %. Perhatikan respon pasien.
Prosedurnya :
1. Posisikan diri di samping pasien
2. Jangan lakukan pernapasan mouth to mouth langsung, tapi gunakan lah kain sebagai pembatas antara mulut anda dan pasien untuk mencegah penularan penyakit – penyakit.
3. Sambil tetap melakukan chin lift, gunakan tangan yang tadi digunakan untuk head tilt untuk menutup hidung pasien (agar udara yg diberikan tidak terbuang lewat hidung).
4. Mata memperhatikan dada pasien
5. Tutupilah seluruh mulut korban dengan mulut penolong
Cara memberikan bantuan pernafasan :
i. Mulut ke mulut
Merupakan cara yang cepat dan efektif. Pada saat memberikan penolong tarik nafas dan mulut penolong menutup seluruhnya mulut pasien/korban dan hidung pasien/korban harus ditutup dengan telunjuk dan ibu jari penolong. Volume udara yang berlebihan dapat menyebabkan udara masuk ke lambung.
Gambar 10. Pemberian nafas dari mulut ke mulut
ii. Mulut ke hidung
bantuan dari mulut korban tidak memungkinkan,misalnya pasien/korban mengalami trismus atau luka berat. Penolong sebaiknya menutup mulut pasien/korban pada saat memberikan bantuan nafas.
Gambar 11. Pernafasan dari mulut ke hidung
iii. Mulut ke stoma
Dilakukan pada pasien/korban yang terpasang trakheostomi atau mengalami laringotomi.
Gambar 12. Pernafasan mulut ke stoma.
3. C : (CIRCULATION) bantuan sirkulasi
Prosedur pijat jantung :
1. Posisikan diri di samping pasien
2. Posisikan tangan seperti gambar di center of the chest (tepat ditengah-tengah dada)
Gambar 13. Posisi Tangan di dada Pasien
3. Posisikan tangan tegak lurus korban seperti gambar
Gambar 14. posisi tangan tegak lurus
4.Tekanlah dada korban menggunakan tenaga yang diperoleh dari sendi panggul (hip joint)
5.Tekanlah dada kira-kira sedalam 4-5 cm (seperti gambar kiri bawah)
Gambar 15. cara kompres dada
6. Setelah menekan, tarik sedikit tangan ke atas agar posisi dada kembali normal (seperti gambar kanan atas)
7. Satu set pijat jantung dilakukan sejumlah 30 kali tekanan, untuk memudahkan menghitung dapat dihitung dengan cara menghitung sebagai berikut :
Satu Dua Tiga Empat SATU
Satu Dua Tiga Empat DUA
Satu Dua Tiga Empat TIGA
Satu Dua Tiga Empat EMPAT
Satu Dua Tiga Empat LIMA
Satu Dua Tiga Empat ENAM
8. Prinsip pijat jantung adalah :
a. Push deep
b. Push hard
c. Push fast
d. Maximum recoil (berikan waktu jantung relaksasi)
e. Minimum interruption (pada saat melakukan prosedur ini penolong tidak boleh diinterupsi).
4. D : (DEFIBRILATION) terapi listrik
Terapi dengan memberikan energi listrik dilakukan pada pasien/korban yang penyebab henti jantung adalah gangguan irama jantung. Penyebab utama adalah ventrikel takikardi atau ventrikel fibrilasi. Pada penggunaan orang awam tersedia AED.
Penilai ulang :
Sesudah 4 siklus ventilasi dan kompresi kemudian pasien/korban dievaluasi kembali :
i. Jika tidak ada denyut jantung dilakukan kompresi dan bantuan nafas dengan ratio 30 : 2
ii. ¬Jika ada nafas dan denyut jantung teraba letakkan korban pada posisi sisi mantap
iii. Jika tidak ada nafas tetapi teraba denyut jantung, berikan bantuan nafas sebanyak 12 kali permenit dan monitor denyut jantung setiap saat.
2.4. Perlindungan Diri Penolong
Dalam melakukan pertolongan pada kondisi gawat darurat, penolong tetap harus senantiasa memastikan keselamatan dirinya sendiri, baik dari bahaya yang disebabkan karena lingkungan, maupun karena bahaya yang disebabkan karena pemberian pertolongan.
2.5 Poin-poin penting dalam perlindungan diri penolong :
1. Pastikan kondisi tempat memberi pertolongan tidak akan membahayakan penolong dan pasien
2. Minimasi kontak langsung dengan pasien, itulah mengapa dalam memberikan napas bantuan sedapat mungkin digunakan sapu tangan atau kain lainnya untuk melindungi penolong dari penyakit yang mungkin dapat ditularkan oleh korban
3. Selalu perhatikan kesehatan diri penolong, sebab pemberian pertolongan pertama adalah tindakan yang sangat memakan energi. Jika dilakukan dengan kondisi tidak fit, justru akan membahayakan penolong sendiri.
2.6 Pedoman Resusitasi Jantung Paru Terbaru Update 2010
American Heart Association (AHA) baru-baru ini telah mempublikasikan pedoman cardio pulmonary resuscitation dan perawatan darurat kardiovaskular 2010. Seperti kita ketahui, para ilmuan dan praktisi kesehatan terus mengeavaluasi CPR atau yang lebih kita kenal dengan RJP ini dan mempublikasikannya setiap 5 tahun. Evaluasi dilakukan secara menyeluruh mencakup urutan dan prioritas langkah-langkah CPR dan disesuaikan dengan kemajuan ilmiah saat ini unutk mengidentifikasi faktor yang mempunyai dampak terbesar pada kelangsungan hidup. Atas dasar kekuatan bukti yang tersedia, mereka mengembangkan rekomendasi untuk mendukung intervensi yang hasilnya menunjukkan paling menjanjikan.
Rekomendasi di 2010 Pedoman mengkonfirmasi keamanan dan efektifitas dari banyak pendekatan, mengakui ketidakefektifan orang lain dan memperkenalkan perawatan baru berbasis evaluasi bukti intensif dan konsesnsus para ahli. Kehadiran rekomendasi baru ini tidak untuk menunjukkan bahwa pedoman sebelumnya tidak aman atau tidak efektif.
Setelah mengevaluasi berbagai penelitian yang telah dipublikasi selama lima tahun terakhir AHA mengeluarkan Panduan Resusitasi Jantung Paru (RJP) 2010. Fokus utama RJP 2010 ini adalah kualitas kompresi dada. Berikut ini adalah beberapa perbedaan antara panduan RJP 2005 dengan RJP 2010. Bukan ABC lagi tapi CAB Sebelumnya dalam pedoman pertolongan pertama, kita mengenal ABC : Airway, Breathing dan Chest compressions, yaitu buka jalan nafas, bantuan pernafasan dan kompresi dada. Saat ini kompresi dada didahulukan, baru setelah itu kita bisa fokus pada airway dan breathing. Pengecualian satu-satunya adalah hanya untuk bayi baru lahir. Namun untuk RJP bayi, RJP anak, atau RJP dewasa, harus menerima kompresi dada sebelum kita berpikir memberikan bantuan jalan nafas.
1. Tidak ada lagi looking, listening dan feeling
Kunci utama menyelamatkan seseorang dengan henti jantung adalah dengan bertindak, bukan menilai. Telepon ambulans segera saat kita melihat korban tidak sadar dan tidak bernafas dengan baik. Percayalah pada nyali anda, jika anda mencoba menilai korban bernafas atau tidak dengan mendekatkan pipi anda pada mulut korban, itu boleh-boleh saja. Tapi tetap saja sang korban tidak bernafas dan tindakan look, feel, listen ini hanya akan menghabiskan waktu
2. Kompresi dada lebih dalam lagi.
Seberapa dalam anda harus menekan dada telah berubah pada RJP 2011 ini. Sebelumnya adalah 1 ½ sampai 2 inchi (4-5 cm), namun sekarang AHA merekomendasikan untuk menekan setidaknya 2 inchi (5 cm) pada dada.
3. Kompresi dada lebih cepat lagi.
AHA mengganti redaksi kalimat disini. Sebelumnya tertulis : tekan dada sekitar 100 kompresi per menit. Sekarang AHA merekomendasikan kita untuk menekan dada minimal 100 kompresi per menit. Pada kecepatan ini, 30 kompresi membutuhkan waktu 18 detik.
4. Hands only CPR
Ada perbedaan teknik dari yang tahun 2005, namun AHA mendorong RJP seperti ini pada 2008. AHA masih menginginkan agar penolong yang tidak terlatih melakukan Hands only CPR pada korban dewasa yang pingsan di depan mereka. Pertanyaan besarnya adalah: apa yang harus dilakukan penolong tidak terlatih pada korban yang tidak pingsan di depan mereka dan korban yang bukan dewasa/ AHA memang tidak memberikan jawaban tentang hal ini namun ada saran sederhana disini : berikan hands only CPR karena berbuat sesuatu lebih baik daripda tidak berbuat sama sekali.
5. Kenali henti jantung mendadak
RJP adalah satu-satunya tata laksana untuk henti jantung mendadak dan AHA meminta kita waspada dan melakukan RJP saat itu terjadi.
6. Jangan berhenti menekan.
Setiap penghentian menekan dada berarti menghentikan darah ke otak yang mengakibatkan kematian jaringan otak jika aliran darah berhenti terlalu lama. Membutuhkan beberapa kompresi dada untuk mengalirkan darah kembali. AHA menghendaki kita untuk terus menekan selama kita bisa. Terus tekan hingga alat defibrilator otomatis datang dan siap untuk menilai keadaan jantung. Jika sudah tiba waktunya untuk pernafasan dari mulut ke mulut, lakukan segera dan segera kembali pada menekan dada.
2.7 Airway Management (Pemeliharaan jalan napas) dengan Alat
Cara ini dilakukan bila pengelolaan jalan nafas tanpa alat tidak berhasil dengan sempurna dan fasilitas tersedia.
Peralatan dapat berupa :
a. Pemasangan Pipa (tube)
• Dipasang jalan nafas buatan dengan pipa, bisa berupa pipa orofaring (mayo), pipa nasofaring atau pipa endotrakea tergantung kondisi korban.
• Penggunaan pipa orofaring dapat digunakan untuk mempertahankan jalan nafas tetap terbuka dan menahan pangkal lidah agar tidak jatuh ke belakang yang dapat menutup jalan nafas terutama bagi penderita tidak sadar
• Pemasangan pipa endotrakea akan menjamin jalan nafas tetap terbuka, menghindari aspirasi dan memudahkan tindakan bantuan pernafasan
b. Pengisapan benda cair (suctioning)
• Bila terdapat sumbatan jalan nafas oleh benda cair. Pengisapan dilakukan dengan alat bantu pengisap (pengisap manual atau dengan mesin)
• Pada penderita trauma basis cranii maka digunakan suction yang keras untuk mencegah suction masuk ke dasar tengkorak
c. Membersihkan benda asing padat dalam jalan nafas
• Bila pasien tidak sadar terdapat sumbatan benda padat di daerah hipofaring maka tidak mungkin dilakukan sapuan jari, maka digunakan alat Bantu berupa : laringoskop, alat pengisap dan alat penjepit.
d. Membuka jalan nafas
• Dapat dilakukan krikotirotomi atau trakeostomi
• Cara ini dipilih bila pada kasus yang mana pemasangan pipa endotrakeal tidak mungkin dilakukan, dipilih tindakan krikotirotomi dengan jarum. Untuk petugas medis yang terlatih, dapat melakukan krikotirotomi dengan pisau atau trakeostomi.
e. Proteksi servikal
• Dalam mengelola jalan nafas, jangan sampai melupakan kontrol servikal terutama pada multiple trauma atau tersangka cedera tulang leher.
• Dipasang dari tempat kejadian. Usahakan leher jangan banyak bergerak. Posisi kepala harus “in line” (segaris dengan sumbu vertikal tubuh)
2.8 Spesifik Penolong yang dapat Memberikan RJP
1. Penolong yang tidak terlatih (Untrained lay rescuer)
untuk orang awam yang tidak berpengalaman hanya kompresi dada yang dilakukan.
2. Penolong yang terlatih (Trained lay rescuer)
Harus memberikan kompresi dada untuk pasien SCA ( sudden cardiac arrest ) dan dapat memberikan ventilasi dengan maka perbandingan 30 : 2.
3. Penyedia pelayan kesehatan (Healthcare Provider)
Resusitasi yang diberikan tergantung kasus yang dihadapi. Jika ada pasien yang lemas ataupun yang mempunyai obstruksi jalan pernapasan dan mengalami penurunan kesadaran, CPR juga dapat diberikan dengan kompresi dada sebanyak 30 kali dan diteruskan dengan ventilasi. Jika menemukan pasien yang tidak responsif atau tidak bernafas, asumsi SCA (Sudden Cardiac Arrest) selalu dilakukan.
2.9 RJP pada situasi khusus
1. Tenggelam
Tenggelam merupakan penyebab kematian yang dapat dicegah. Keberhasilan menolong korban tenggelam tergantung dari lama dan beratnya derajat hipoksia.
Gambar 20. RJP pada korban tenggelam
Penolong harus melakukan RJP terutama memberikan bantuan nafas, secepat mungkin setelah korban dikeluarkan dari air. Setelah melakukan RJP selama 5 siklus barulah seorang penolong mengaktifkan sistem emergensi. Manuver yang dilakukan untuk menghilangkan sumbatan jalan nafas tidak direkomendasikan karena bisa menyebabkan trauma, muntah dan aspirasi serta memperlambat RJP.
2. Hipotermi
Pada pasien tidak sadar oleh karena hipotermi, penolong harus menilai pernafasan untuk mengetahui ada tidaknya henti nafas dan menilai denyut nadi unuk menilai ada tidaknya henti jantung atau adanya bradikardi selama 30-45 detik karena frekuensi jantung dan pernafasan sangat lambat tergantung derajat hipotermi.
Jika korban tidak bernafas, segera beri pernafasan buatan. Jika nadi tidak ada segera lakukan kompresi dada. Jangan menunggu suhu tubuh menjadi hangat. Untuk mencegah hilangnya panas tubuh korban, lepaskan pakaian basah, beri selimut hangat jika mungkin beri oksigen hangat.
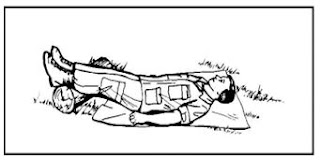
2.10 Posisi sisi mantap (Recovery Position)
Posisi ini digunakan untuk korban yang tidak sadar yang telah bernafas normal dan sirkulasi aman. Posisi ini dibuat untuk menjaga jalan nafas tetap terbuka dan mengurangi risiko sumbatan jalan nafas dan aspirasi. Caranya korban diletakkan miring pada salah satu sisi tubuh dengan tangan yang dibawah berada di depan badan.
BAB III
KESIMPULAN
1. Airway Management ( pemeliharaan jalan napas ) adalah tindakan yang dilakukan untuk membebaskan jalan napas dengan tetap memperhatikan kontrol servikal.
2. Untuk menilai pemeriksaan jalan napas, terdapat 3 tahapan yaitu :
* L = Look/Lihat gerakan nafas atau pengembangan dada, adanya retraksi sela iga, warna mukosa/kulit dan kesadaran
* L = Listen/Dengar aliran udara pernafasan
* F = Feel/Rasakan adanya aliran udara pernafasan dengan menggunakan pipi penolong
3. Kompresi dilakukan terlebih dahulu dalam kasus yang terdapat henti pernafasan atau henti
jantung karena setiap detik yang tidak dilakukan kompresi merugikan sirkulasi darah dan mengurangkan angka keselamatan korban.
4. Prosedur RJP terbaru adalah kompresi dada 30 kali dengan 2 kali napas buatan.
DAFTAR PUSTAKA
1. Dobson, Michael B; alih bahasa, Adji Dharma. 1994. Penuntun Praktis Anestesi (at the district hospital ). Penerbit buku kedokteran EGC. Jakarta.2. Latief S.A. 2007. Petunjuk Praktis Anestesiologi. Edisi Kedua. Penerbit FKUI. Jakarta.
3. Overview of basic life support in infants and children. Diakses dari http://www.uptodate.com/patients/content/topic.do?topicKey=~ZZjtriYsdaYe/.
4. Bantuan Hidup Dasar. Diakses dari http://www.scribd.com/doc/4535323/bantuan-hidup-dasar.
5. http://www.scribd.com/doc/45828899/Airway-Management-Kgd
6. http://akatsuki-ners.blogspot.com/2010/12/pertolongan-pertama-pada-gawat-darurat.html














No comments:
Post a Comment