BAB I
PENDAHULUAN
Kelenjar tiroid adalah
salah satu sistem endokrin dalam tubuh. Sistem endokrin merupakan sistem dan organ yang
memproduksi hormon, suatu mediator kimia yang bekerja jauh dari sistem atau
organ asalnya.1

Sistem
endokrin adalah sistem kelenjar yang menghasilkan suatu mediator kimia yang
disebut hormon. Berbeda dengan sistem eksokrin, sekret dari sistem ini
dicurahkan langsung ke peredaran darah tanpa melalui saluran atau duktus.1
Yang
termasuk kelenjar endokrin adalah hipotalamus, kelenjar hipofisis anterior dan
posterior, kelenjar tiroid, kelenjar paratiroid, pulau
Langerhans pankreas, korteks dan medula kelenjar suprarenal, o varium, testis, dan sel endokrin di
saluran cerna (lambung, usus,
pankreas) yang disebut
sel amine precursor uptake and
decarboxylation (APUD).1
Ilmu bedah
endokrin adalah ilmu bedah yang mempelajari pemeriksaan, diagnosis, teknik
pembedahan, dan perawatan pascabedah kelenjar.Ilmu bedah ini mengenai pembedahan pada pembesaran,
gangguan fungsi, atau tumor kelenjar endokrin.1
Beberapa pionir
bedah di bidang endokrinologi dan pembedahan endokrin ini, antara lain William
Bayliss dan Ernest Starling. Bahkan, Starling (1905) adalah yang pertama kali
menggunakan istilah hormon, yang artinya men"stimulasi". Theodore
Kocher mendapatkan hadiah Nobel dalam pembedahan tiroid
dan timbulnya miksedema pascabedah tiroidektomi total. Kemudian, Kendall dari
Klinik Mayo berhasil mengekstrak hormon tiroksin, sedangkan Banting dan Best
berhasil mengekstrak insulin dari kelenjar pankreas. Walter Canon menemukan
bahwa perubahan emosi dapat merangsang sekresi dari medula kelenjar suprarenal.
Pada tahun 1960, Everson Pearse menemukan adanya sistem neuro-hormonal yang
meliputi neuron, enzim, peptida, dan amina yang disebutnya sebagai APUD (amine
precursor uptake and decarboxylation).
Berson dan Yalow menemukan teknik untuk menghitung kadar hormon dalam sirkulasi
darah dengan teknik radioimmunoassay (I2IA) yang membuat mereka memenangkan
hadiah Nobel.1
Pembedahan
kelenjar endokrin biasanya ditujukan untuk memperbaiki atau mengembalikan
fungsi normal kelenjar. Misalnya, hiperplasia kelenjar paratiroid yang
memperlihatkan gejala hiperkalsemia akibat sekresi parathormon berlebihan yang
dapat didiagnosis sematamata berdasarkan pemeriksaan biokimia khusus. Pembedahan
ditujukan untuk mengambil sebagian jaringan kelenjar untuk mengurangi kelebihan
sekresi hormon. Pembedahan berhasil bila kadar kalsium serum kembali ke batas
normal. Jika reseksi yang dilakukan tidak adekuat, hiperkalsemia akan tetap ada,
sebaliknya, jika terlalu banyak kelenjar paratiroid yang diangkat, akan terjadi
hipoparatiroidi.1
Pembedahan
endokrin menuntut kerja sama yang baik antara dokter spesialis bedah,
dokter spesialis endokrinologi, dan ahli biokimia.1
BAB II
KELENJAR
TIROID
Kelainan
glandula thyroidea dapat berupa gangguan fungsi, seperti
tirotoksikosis, atau perubahan susunan kelenjar dan morfologinya, seperti
penyakit tiroid noduler. Berdasarkan patologinya,
pembesaran tiroid dengan sebab apapun umumnya disebut struma.1,2
II.1
EMBRIOLOGI DAN KELAINAN PERKEMBANGAN YANG
BERHUBUNGAN
Kelenjar tiroid berkembang dari endoderm yang berasal dari sulcus
pharyngeus pertama dan kedua, pada garis tengah. Tempat pembentukan kelenjar tiroid ini menjadi foramen sekum di pangkal lidah. Jaringan
endodermal ini turun ke leher sampai setinggi cincin trakea kedua dan ketiga
yang kemudian membentuk dua lobi. Penurunan ini terjadi pada garis tengah.
Saluran pada struktur endodermal ini tetap ada dan menjadi duktus tiroglosus
atau, lebih sering, mengalami obliterasi menjadi lobus piramidalis kelenjar tiroid. Kelenjar tiroid janin
secara fungsional mulai mandiri pada minggu ke-12 masa kehidupan intrauterin.1
Glandula
thyroidea pertama dikenal sebagai penebalan endoderm lantai pharynx dalam awal
embrio somit. Kemudian penebalan ini berevaginasi untuk membentuk suatu
divertikulum yang dikenal sebagai tuberculum impar. la membentuk struktur bilobus yang melekat ke
rongga bukal oleh tangkai sempit ductus thyroglossalis. Pita sel penghubung
kemudian putus sewaktu embrio berkembang dan glandula thyroidea yang sedang
berkembang ditemukan sebagai massa sel tergantung melintasi bagian atas trachea
yang sedang berkembang. Dekatnya dengan aorta dan cabangnya dalam fase dini
perkembangan menjelaskan kenapa lobulus jaringan kelenjar bisa tetap melekat ke
aorta dan cabangnya serta bertanggung jawab untuk kadang-kadang adanya jaringan
thyroidea dalam cavitas thoracica dewasa. Jarang keseluruhan kelenjar turun ke
dalam thorax. Dalam perkembangan normal, ductus thyroglossalis diresorpsi lengkap, tetapi bisa
menetap secara keseluruhan atau sebagian.2
Hubungan anatomi topografik leher
Kulit dan jaringan subkutis yang longgar sekali yang mengandung m.platisma
dan v.jugularis eksterna (1), fasia leher media yang mengandung otot leher
pendek (m.sternohioideus, m.sternotiroideus, dan m.hiotiroideus) (2),
m.sternokleidomastoideus (3), fasia leher dalam atau fasia prevertebralis yang
memisahkan tulang belakang dan otot leher dorsal (golongan m.skalenus, m.koli
longus) dari struktur leher depan (4), rugs tulang belakang servikal dengan
a.vertebralis di foramen prosesus transversus (5), a.karotis komunis,
v.jugularis interna, dan n.uagus dikelilingi satu sarung (6), trakea dan
kelenjar tiroid berhubungan erat sehingga tiroid mengikuti gerakan trakea (7),
kelenjar paratiroid biasanya berada di dalam simpai kelenjar tiroid (8),
esofagus dikelilingi jaringan ikat longgar (9), n.rekurens terletak antara
trakea dan esofagus (10).1
II.1.1 Kista Ductus Thyroglossalis
Kista ductus
thyroglossalis suatu kista garis tengah yang muncul dalam sisa ductus
thyroglossalis. Kista dan ductus penyertanya
mempunyai hubungan bervariasi dengan os hyoideum; bisa terletak di belakang atau di depan atau kadang-kadang bisa melewati
corpus oasis hyoidei dan kista sendiri dapat timbul di tempat mana pun dari foramen cecum sampai incisura jugularis.2
Kista ductus
thyroglossalis timbul pada semua usia, tetapi terlazim dalam masa kanak-kanak
pada sekitar 5 tahun. Biasanya is digaris tengah dan timbul dalam daerah os hyoideum. la tampil sebagai pembengkakan kistik
tak nyeri yang bergerak pada penelanan atau pada penjuluran lidah - pembuktian
perlekatan menetap ke foramen cecum. Kista ini mula-mula bisa tampil dengan
infeksi di dalamnya. Terapi bedah melibatkan eksisi kista dan saluran
penyertanya, yang bisa meluas melalui os hyoideum ke basis linguae. Terapi tak
adekuat dapat menyebabkan kekambuhan kista, dalam infeksi berulang atau dalam
perkembangan sinus atau fistula eksterna.2
Gambar 2.2. Pembengkakan kistik garis tengah tepat di alas istmus glandulae
thyroidea yang terbukti merupakan kista ductus thyroglossalis.2
II.1.2 Tiroid Lingual
Tiroid lingual merupakan suatu massa pada regio dari foramen sekum pada dasar lidah, dapat membesar
dan menyebabkan disfagia, disfonia, atau dispnea. Kegagalan turunnya prekursor thyroidea
dapat menyebabkan perkembangan kelenjar seluruhnya dalam senyawa lidah serta
skan thyroidea dapat mengkonfirmasi tak adanya jaringan thyroidea
di tempat lain selain dalam posisi ektopik. Tumor thyroida dapat timbul dalam
kelenjar ektopik. Lebih lazim pasien bisa tampil dengan pembengkakan lidah;
menimbulkan kesulitan dalam menelan, kesulitan dalam bernapas
atau perubahan dalam kualitas bicara.2,3
Terapi primer adalah supresi dengan hormon tiroid
atau ablasi dengan yodium radioaktif. Pembedahan diindikasikan untuk
perdarahan, degenerasi. dan nekrosis. atau jalan napas
yang tersumbat. Eksisi bedah diperlukan untuk obstruksi simtomatik
yang ditimbulkan kelenjar. Autotranplantasi jaringan thyroidea yang dieksisi
telah dianjurkan untuk mencegah hipothyroidesme.2,3
II.2 ANATOMI
Secara
makroskopis: berat rata-rata 15
g. Terdiri dari lobus lateral yang memanjang sepanjang sisi larings,
mencapai tingkat garis tengah dari kartilago tiroid
dan bergabung dengan istmus yang menyilang trakea. Lobus
piramidalis 80%, memanjang ke atas dari istmus, dan merupakan sisa embrionik dari
duktus tiroglosal. Secara mikroskopik: folikel secara kasar berbentuk sferis,
diameter rata-rata 30 µm, menyimpan produk dari sel-sel pembatas
kuboid. Sel-sel C interfolikularis; bagian dari
sistem APUD; mensekresi kalsitonin.3
Kelenjar
tiroid terletak di leher, antara fasia kola media dan fasia prevertebralis. Di
dalam ruang yang sama terdapat trakea, esofagus, pembuluh darah besar, dan
saraf. Kelenjar tiroid melekat pada trakea dan fascia pretrachealis, dan
melingkari trakea dua pertiga bahkan sampai tiga perempat lingkaran. Keempat
kelenjar paratiroid umumnya terletak pada permukaan belakang kelenjar tiroid,
tetapi letak dan, mungkin juga, jumlah kelenjar ini sering bervariasi.1
Arteri
karotis komunis, vena jugularis interna, dan nervus vagus terletak bersama di
dalam suatu sarung tertutup di laterodorsal tiroid. Nervus rekurens terletak di
dorsal tiroid sebelum masuk laring. Nervus frenikus dan trunkus simpatikus
tidak masuk ke dalam ruang antara fasia media dan prevertebralis.1
Kelenjar tiroid kaya vaskularisasi, yaitu yang berasal
dari empat sumber, a.karotis superior kanan dan kiri, cabang a.karotis eksterna
kanan kiri, dan kedua a.tiroidea inferior kanan dan kiri, cabang a.brakialis. Bagian superior
dari karotis eksterna, bagian inferior dari trunkus tiroservikalis. Kadang
kala dijumpai a.tiroidea ima, cabang dari trunkus brakiosefalika, yang sering
menimbulkan perdarahan pada waktu melakukan trakeostomi. Adapun sistem venanya
terdiri atas v.tiroidea superior berjalan bersama arterinya; v.tiroidea media berada di
lateral, berdekatan dengan a.tiroidea inferior, dan v.tiroidea inferior, yang
berada dalam satu arah dengan a.tiroidea ima (jika ada). Terdapat dua saraf
yang mensarafi laring dengan pita suara (plica vocalis), yaitu n.rekurens, dan
cabang dari n.laringeus superior.1,3
Cedera nervus
laringeus rekuren mengakibatkan paralisis pita suara. Terletak dalam
sulkus trakeoesofageal: 64% kanan, 77% kiri. Lateral terhadap trakea 33% kanan,
22% kiri. Anterolateral terhadap trakea: 3% kanan, 2% kiri.
Langsung (non-rekuren): 0,5% kanan. Anterior terhadap arteri
tiroidalis interior: 37% kanan, 24% kiri; 50%
tertanam pada ligamentum Berry di belakang kutub atas
dan rentan terhadap cedera akibat traksi pada glandula.3
Gambar
2.3 Anatomi Vaskularisasi Tiroid6
II.3
ANATOMI BEDAH TERAPAN
Secara topografi kelenjar tiroid terdiri
dari 3 lobus, lobus lateralis kanan kiri, serta yang di tengah yaitu ismus,
kadang-kadang dapat ditemuka-lobus ke-4 yaitu lobus piramidalis
yang letaknya di atas ismus agak ke kiri dari midline. Lobus ini merupakan sisa jaringan embryonic thyroid yang
ketinggalan pada waktu migrasi jaringan ini ke bagian anterior
di hipofaring.
Letak kelenjar tiroid ini yang beratnya +
25-30 gr antara kartilago tiroidea dan cincin trakhea ke-6. Ismus letaknya
antara cincin trakhea ke-2 dan 4. Seluruh kelenjar tiroid ini dibungkus oleh
suatu lapisan jaringan yang dinamakan true
capsule. Sedangkan extension dari lapisan tengah fasia servikalis profundus yang mengelilingi kelenjar tiroid itu dinamakan false capsul atau surgical capsule. Seluruh pembuluh darah arteri, vena, pleksus limfatikus dan kelenjar paratiroid, letaknya antara true dan false capsule. Kedua lobus tiroid dihubungkan di bagian posterior oleh ligamenta Berry yang
letaknya antara os cricoid dan upper tracheal ring. Di depan
ligamenta Berry ini terletak kelenjar paratiroid, biasanya 2 di atas dan 2 di
bawah. Pada umumnya besarnya 6 mm panjang, 2 mm lebar dan 2 mm tebal.
Yang penting adalah juga memperhatikan
jalannya pembuluh darah arteria tiroid superior pada pool atas lobus kanan
dan kiri. Dekat dengan arteria tiroid superior itu berada cabang eksterna dari
nervus laringeus superior. Jangan meligasi arteria tiroid superior terlalu
jauh dari pool atas lobus lateralis, mencederai
nervus laringeus superior. Kemudian terdapat nervus rekuren yang berjalan di
sulkus tracheo-oropharyngeal dan melewati tiroid inferior
di belakang atau didepannya. Jangan lupa memperhatikan kelenjar getah bening sepanjang vena jugularis interna, pre dan paratrakheal dan dinding trakhea serta mediastinum.
Kadang-kadang
nervus laryngeus recurrens terlihat dalam proses
penyakit thyroidea yang pengaruhi fungsinya. Penyakit keganasan dapat menginfiltrasi
nervus ini dan menyebabkan
Gambar 2.4 Pengupasan yang memperlihatkan struktur anatomi leher, terutama yang dalam regio glandula thyroidea. Saraf ke kiri Nervus vagus adalah n. phrenicus. Perhatikan lokasi
glandula parathyroidea dan nerves laryngeus recurrens. Jumlah glandula thyroidea pada sisi trachea dua kali jumlah yang kiri setelah tiroidektomi
subtotal.2
malfungsi, yang menimbulkan kehilangan abduksi dalam pita suara yang terkena. Sensasi di bawah pita suara tak ada pada sisi yang kena. Penting dilakukan pemeriksaan prabedah pasien ini
untuk menilai fungsi nervus laryngeus recurrens dengan
laringoskopi tak langsung. Jika lobektomi total akan dilakukan, maka nerves
laryngeus recurrens pada sisi itu menjadi jauh lebih berisiko serta perlu diidentifikasi
dan diikuti dengan tepat perjalanannya
dengan perlindungan integritasnya. Sering lebih mudah mengenai nervus ini dalam alur tracheoesophagus
sewaktu ia berjalan ke atas menuju glandula thyroidea. Di kanan, nervus laryngeus
recurrens lebih sering langsung dan tidak recurrens. Hal ini timbul berhubungan
dengan koarktasio aorta. Nervus ini berjalan dekat cabang arteria
thyroidea inferior dan kemudian pada sisi posterior pada tiap lobes setinggi cartilago thyroidea sewaktu i\a berjalan di bawah musculus constrictor pharyngis
inferior untuk masuk ke dalam larynx. Trauma dapat timbul bahkan dengan
penanganan saraf yang paling lembut. Pembuluh darah halus yang berjalan sepanjang nervus ini hanya perlu diamati karena mudah
timbul memar
intraneural. Selama operasi, larynx ditangani
dari luar dan diintubasi dari dalam dengan intubasi endotrakea.2
Serak timbul agak lazim setelah pembedahan thyroidea dan mungkin
tidak dapat dihubungkan ke kerusakan saraf dalam setiap kasus. Di samping
laringoskopi tak langsung pra bedah, pemeriksaan harus diulangi 2 minggu
pascabedah. Jika kerusakan saraf timbul atau tak dapat dielakkan dalam penyakit
keganasan thyroidea, maka kemudian pita suara sisi lain mengkompensasi sisi yang paralisis. Kerusakan saraf
bilateral dan paralisis pita suara menimbulkan serak permanen dan saluran
pernapasan tidak terlindung dengan adekuat serta gangguan sensorik total di bawah pita suara. Trakeostomi
diperlukan dalam keadaan ini.2
Nervus laryngeus superior bercabang menjadi ramus internus dan eksternus, yang
pertama sensorik membrana mukosa larynx di atas pita suara dan yang terakhir
(lebih kecil dari dua cabang ini) turun bersama arteria thyroidea superior,
tetapi pada bidang lebih profunda untuk mensarafi musculus cricothyroidea.
Kerusakan nervus laryngeus superior dapat timbul bila pembuluh darah thyroidea superior diligasi. Hasilnya kehilangan
fungsi tensor cricothyroidea diikuti kehilangan paling kurang setengah oktaf
rentang. suara atas dan kehilangan sensasi dalam larynx di atas pita suara. Secara klinik menyebabkan perubahan suara yang khas,
kadang-kadang gangguan sensorik juga menyebabkan batuk, terutama sewaktu minum
cairan.2
Tabel 2.2 Penyulit Bedah Tiroid
|
II.4
FISIOLOGI
Kelenjar tiroid mensintesis dan mensekresi hormon tiroid, menghasilkan
hormon tiroid utama, yaitu tiroksin (T4). Bentuk aktif hormon ini adalah
triyodotironin (T3), yang sebagian besar berasal dari konversi hormon T4 di
perifer, dan sebagian kecil langsung dibentuk oleh kelenjar tiroid. T4 dan T3
berada dalam
ikatan peptida dengan tiroglobulin,
komponen utama dari koloid intrafolikuler. Yodida anorganik yang diserap dari saluran cerna merupakan
bahan baku hormon tiroid. Zat ini dipekatkan kadarnya menjadi 3040 kali yang
afinitasnya sangat tinggi di jaringan tiroid. Kecepatan pemekatan sekitar 2 g. per jam. Yodida anorganik mengalami oksidasi
menjadi bentuk organik dan selanjutnya menjadi bagian dari tirosin yang
terdapat dalam tiroglobulin sebagai monoyodotirosin (MIT) atau diyodotirosin
(DIT). Senyawa atau konjugasi DIT dengan MIT atau dengan DIT yang lain akan
menghasilkan T3 atau T4, yang disimpan di dalam koloid kelenjar tiroid.
Sebagian besar T4 dilepaskan ke sirkulasi, sedangkan sisanya tetap di dalam
kelenjar yang kemudian mengalami deyodinasi untuk selanjutnya menjalani daur
ulang. Dalam sirkulasi, hormon tiroid terikat pada protein, yaitu globulin pengikat
tiroid (thyroid-binding globulin, TBG) atau prealbumin pengikat tiroksin
(thyroxine-binding prealbumine, TBPA). Dalam plasma, rasio T4:T3 adalah 10 banding 20:1. T3 tiga sampai empat
lebih aktif daripada T4, waktu paruh 3 hari. Waktu paruh T4 7-8 hari.1,3
Sekresi hormon
tiroid dilepaskan oleh
hidrolisis, dikendalikan oleh
suatu hormon stimulator tiroid (thyroid stimulating hormone, TSH) yang
dihasilkan oleh lobus anterior kelenjar hipofisis. Kelenjar hipofisis secara
langsung dipengaruhi dan diatur aktivitasnya oleh kadar hormon tiroid dalam
sirkulasi yang bertindak sebagai negative
feedback terhadap lobus anterior hipofisis, dan terhadap sekresi thyrotropine releasing hormone (TRH)
dari hipotalamus. Hormon tiroid mempunyai pengaruh yang sangat bervariasi
terhadap jaringan/organ tubuh yang pada umumnya berhubungan dengan metabolisme
sel.1
Konsentrasi
TSH meningkat sebelum ada pengurangan yang dapat diukur dalam T4
atau T3 serum. Hormon ini tidak terikat protein dan tidak
dipengaruhi oleh penyakit nonthyroidea. Rentang nilai normal lebih rendah tak
dapat dideteksi dengan analisis saat ini, sehingga benar-benar tak adanya
hormon sulit dibedakan dari kadar yang tak dapat dideteksi, yang bisa terlihat
dalam sefesmlah subjek normal. Peningkatan kadar yang terlihat dalam hipotiroidisme
primer membantu mengkonfirmasi diagnosis ini. Pengukuran TSH tidak bermanfaat
dalam diagnosis hipertiroidisme, tetapi konsentrasi tiroksin yang rendah dengan
kadar TSH rendah atau tak terdeteksi menunjukkan penyakit hypophysis atau
hypothalamus.2
Pada kelenjar tiroid juga didapatkan sel parafolikuler,
yang menghasilkan kalsitonin. Kalsitonin diproduksi oleh sel-sel C. Kalsitonin
adalah suatu polipeptida yang turut mengatur metabolisme kalsium, yaitu
menurunkan kadar kalsium serum, melalui pengaruhnya terhadap tulang. Penggunaan
farmakologik untuk terapi hiperkalsemia dan penyakit Paget
dari tulang dan sebagai penanda tumor untuk karsinoma medular.1,3
Metabolisme yodium :Yodium
eksogen dari sumber makanan secara cepat diabsorpsi dari
usus, didistribusikan dalam rongga ekstraseluler sebagai yodida, kemudian
diekstraksi oleh tiroid dan ginjal; 90%dari
yodium tubuh disimpan dalam tiroid. Penyekatan dosis berlabel lengkap dalam
waktu 48 jam.3
Tiroksin dan
triyodotironin biasanya dilepaskan bersamaan dari thyroidea, sehingga
pengukuran salah satunya biasanya menunjukkan kecepatan sekresi yang lain.
Konsentrasi T4 dalam sirkulasi 30 sampai 50 kali lebih besar
daripada T3. Sehingga dengan analisis hormon thyroidea yang lebih
awal digunakan, T4 diukur dan
parameter ini menjadi indeks utama fungsi throidea. Proporsi T4 yang
sangat besar dalam sirkulasi terikat ke protein plasma dan tak
aktif. Hanya hormon yang tak terikat yang aktif, dan
karena perubahan dalam protein pengikat tiroksin sering
terjadi dalam keadaan klinik (walaupun tidak banyak mengubah konsentrasi hormon
yang tak terikat), namun konsentrasi keseluruhan bisa bergeser
sebanding dengan perubahan protein. Sehingga pemeriksaan T4 apa pun
harus disertai dengan sejumlah pemeriksaan tiroksin bebas.2
Triyodotironin
dianggap oleh beberapa ahli sebagai satu-satunya hormon thipordea yang mempunyai
efek apa pun atas jaringan. Sepuluh sampai 20 persen T3 disekresi
langsung oleh glandula thyroidea dan sisanya dihasilkan oleh deyodinasi T4
yang terjadi dalam berbagai jaringan. Dalam sejumlah kasus, -glandula
thyroidea mensekresi T3 sebagai hormon utama dap ditemukan kadar T4
normal atau rendah. Jika T3 berlebihan, maka is dapat menimbulkan
tirotoksikosis dap kadang-kadang fenomena yang dinamai tirotoksikosis T3.2
II.5
PATOLOGI1
Di luar kelainan
bawaan, kelainan kelenjar tiroid dapat digolongkan menjadi dua kelompok besar,
yaitu penyakit yang menyebabkan perubahan fungsi, seperti hipertiroidisme dan
penyakit yang menyebabkan perubahan jaringan dan
bentuk kelenjar, seperti struma noduler, tiroiditis Hashimoto, ataupun
karsinoma tiroid.
Fungsi tiroid
dapat rendah (hipo), normal (eu), atau, meningkat (hiper). Menurunnya fungsi tiroid
atau hipotiroidisme dapat disebabkan oleh kelainan pada hipotalamus, kerusakan
kelenjar hipofisis, defisiensi yodium, penggunaan obat antitiroid, atau
tiroiditis. Juga terdapat keadaan yang dikenal dengan hipotiroidisme
iatrogenik, yang terjadi sesudah tiroidektomi atau setelah pengobatan dengan
yodium radioaktif.
Hipertiroidi dapat terjadi pada struma
toksik difus (penyakit Graves), struma nodosa toksik, pengobatan berlebihan
dengan tiroksin, permulaan tiroiditis, struma ovarium (jarang), dan pada
metastasis ekstensif karsinoma tiroid berdiferensiasi baik.
Gangguan autoimun
dengan atau tanpa reaksi inflamasi dapat menyebabkan terjadinya penyakit Graves
dengan gejala hipertiroidi dan tiroiditis Hashimoto yang akhirnya mengakibatkan
hipotiroidi. Contoh kelainan hiperplasia yang lain ialah struma koloid dan struma
endemik. Keganasan primer pada kelenjar tiroid
adalah suatu adenokarsinoma yang bervariasi mulai dari yang berdiferensiasi
baik, sampai dengan yang bersifat anaplastis.
Tumor ganas
kelenjar tiroid dapat dibagi menurut tingkat keganasannya, diferensiasinya, dan
asal selnya.
BAB III
EVALUASI PASIEN DENGAN PENYAKIT TIROID
III.1 ANAMNESA3
a. Bukti adanya hipersekresi ataukah
insufisiensi.
b. Penekanan tiroid pada
struktur-struktur di sekitarnya, misalnya, disfagia, disfonia, dispnea, atau rasa
tercekik.
c. Lama
timbulnya massa, kecepatan pertumbuhan dan nyeri.
d. Pemajanan terhadap radiasi ionisasi dosis
rendah adalah paling penting.
e. Memakan obat-obat goitrogenik.
f. Riwayat keluarga.
III.2 PEMERIKSAAN FISIK3
a.
Massa
atau pembesaran yang terlihat.
b.
Deviasi
dari trakea.
c.
Palpasi dari muka dan
belakang dari pasien yang sedang duduk untuk mengetahui ukuran, konsistensi
dan kelenjar limfe regional.
d.
Bruit.
Pemeriksaan kelenjar tiroid1
III.3
PEMERIKSAAN PENUNJANG3,
III.3.1 Tes Fungsi Tiroid3
T4 serum 4,9-12,0
µg/dL
Tiroksin bebas 2,8±0,5
mµg/dL
Gambar
3.1 Klinis hipertiroidisme dan hipotiroidisme4
T3 serum 115-190
mµgldL
TSH serum Bervariasi
sesuai lab, 0,5-4 µU/mL
FT1 serum Bervariasi
sesuai lab, 6,4-10%
Interpretasi Tes Fungsi Thyroidea
Pengukuran
tiroksin dan perkiraan tiroksin bebas biasanya mengkonfirmasi kecurigaan klinik
hipertiroidisme atau keadaan eutiroid. Bila hipertiroidisme dicurigai serta
terlihat tes pengikatan dan T4 normal, maka kadar T3 bisa
memperlihatkan tirotoksikosis T3. Jika masih ada keraguan, tes
rangsangan TRH biasanya akan mengkonfirmasi atau menyangkal diagnosis
hipertiroidisme.2
Dalam
diagnosis hipotiroidisme, pemeriksaan kadar TSH akan memberikan konfirmasi
biokimia diagnosis ini. Bila hipofungsi thyroidea karena penyakit hypophysis
atau hypothalamus, maka observasi kadar hormon thyroidea TSH akan menjelaskan
keadaan ini. Jugs rangsangan TRH atas TSH akan membantu mengkonfirmasi tempat
penyakit.2
Penentuan kadar
TBG kadang kala diperlukan untuk interpretasi kadar T4 dan
sampai tingkat tertentu berlaku untuk kadar T3. Kadar TBG dapat berubah pada
kehamilan atau pada pengobatan dengan estrogen. Kadar TSH di dalam serum
merupakan pemeriksaan penyaring yang peka untuk hipotiroidisme karena kadar ini
meningkat sebelum ada pengurangan kadar T4.1
III.3.2 Pengukuran Otoimunitas
Antibodi antimikrosomal tiroid dan antitiroglobulin yang
bersirkulasi dapat diukur dalam serum.3
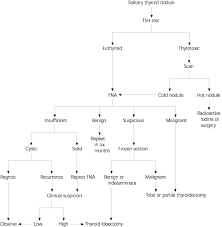
III.3.3 Skening tiroid
Skening skintilasi dengan yodium 123 (IZ3 I)
atau tekhnetium 99m (99miTc) menggunakan
kamera gamma. Nodul dapat lebih panas daripada bagian
kelenjar sisanya, sebanding dengan bagian kelenjar sisanya, atau hipofungsi atau
dingin. Kebanyakan kanker tampak sebagai nodul dingin tunggal.3
Yodium-123 (123
I) dan yodium 131 (I 131) memancarkan sinar gamma dan pengukuran
ambilan isotop ini oleh glandula thyroidea setelah dosis standar memungkinkan
pengukuran penggabungan yodium ke dalam kelenjar. Yodium 131 merupakan isotop
yodida yang terlazim digunakan, karena ia
tidak harus dibuat segar tiap hari. Derajat ambilan yodium dalam skan dapat
membantu dalam diagnosis banding tirotoksikosis. Penggunaan 99mteknesium
perteknetat mem berikan informasi serupa dan di samping
itu bisa memungkinkan diagnosis lebih baik
akan keganasan di dalam thyroidea. Dapat menunjukkan gambaran fungsional
jaringan tiroid dengan melihat kemampuan up
take terhadap unsur radioaktif tersebut di atas. Cara ini berguna untuk
menentukan apakah nodul dalam kelenjar tiroid bersifat hiperfungsi (nodul papas
= hot nodule), hipofungsi (nodul dingin/ cold nodule), atau normal (nodul
hangat = warm nodule). Kemungkinan keganasan ternyata lebih besar pada nodul
dingin meskipun karsinoma tiroid dapat juga ditemukan pada nodul hangat atau
bahkan nodul panas, seperti pada anak-anak.1,2
III.3.4 Ultrasonografi
Dapat menentukan apakah lesi tersebut kistik ataukah
padat. Kebanyakan karsinoma adalah padat,
kebanyakan lesi yang kistik atau campuran adalah
jinak.
Teknik
ultrasonografi digunakan untuk menentukan apakah nodul tiroid, baik yang teraba
pada palpasi maupun yang tidak, merupakan nodul tunggal atau multipel padat
atau kistik. Pemeriksaan ultrasonografi ini terbatas nilainya dalam
menyingkirkan kemungkinan keganasan dap hanya dapat mendeteksi nodul yang
berpenampang lebih dari setengah centimeter.
III.3.5 Biopsi tiroid
Aspirasi jarum halus berguna dalam diagnosis dari
tiroiditis dan dalam
memisahkan penyakit jinak dari keganasan.
III.3.6 Respon Terhadap Hormon Pelepas Tirotropin
Suntikan
hormon pelepas tirotropin (TRH) ke dalam subjek normal menyebabkan tirotrof di
dalam hypophysis mensekresi TSH dan respon terbesar terlihat setelah sekitar 20
sampai 30 menit. Dalam hipertiroidisme yang disebabkan oleh fungsi thyroidea
berlebihan, sekresi TSH oleh hypophysis ditekan dan TRH tak efektif dalam
merangsang pelepasan TSH. Respon klasik ini bermanfaat dalam pasien dengan
hipertiroidisme yang secara klinik tampak eutiroid dan bisa mempunyai kadar
hormon thyroidea yang normal, tetapi hipertiroidisme diduga karenaadanya tanda
mats Grave atau strums nodular (pembesaran thyroidea).
Pada hipotiroidisme primer, TSH meningkat ke kadar tinggi abnormal setelah
pemberian TSH. Bila ada hipotiroidisme dengan adanya kadar TSH normal atau
rendah serta ada sedikit respon TSH atau tak ada terhadap pemberian TRH, maka
diagnosis mungkin hipofungsi hypophysis.
III.3.7 Pemeriksaan sitologi
Pemeriksaan
sitologi nodul tiroid diperoleh dengan biopsi aspirasi jarum halus (fine needle aspiration biopsy, FNA).
Cara pemeriksaan ini cukup akurat untuk mendiagnosis karsinoma tiroid,
tiroiditis, atau limfoma. Biopsi aspirasi jarum halus adalah cara terbaik untuk
mendiagnosis kemungkinan keganasan dalam nodul tiroid, dap dianggap sebagai
cara diagnosis yang lebih akurat dibandingkan pemeriksaan radioaktif ataupun
ultrasonografi.1
Biopsi
aspirasi tak mempunyai batasan dalam hal ukuran tumor, asalkan lesi ini dapat
dipalpasi. Anestesi lokal tidak diperlukan dan dapat dilakukan beberapa tusukan dengan penerimaan pasien yang sangat
baik, bahkan pada anak. Beberapa area dalam lesi dapat diambil contoh. Hematoma
intraglandula minor kadang-kadang timbul, tetapi teknik ini tidak disertai
dengan komplikasi atau dengan risiko penyebaran sel ganas.2
Peralatan
yang diperlukan untuk biopsi sederhana dan tak mahal, yang terdiri dari suatu semprit, jarum dan pemegang semprit. Sifat sitologi tumor thyroidea jinak
dan ganas telah diuraikan dengan baik.
Gambar 3.2 Tindakan biopsi. A, Jarum yang dilekatkan ke sempritnya dan ditahan dalam
penahan dimasukkan ke dalam pembengkakan thyroidea yang akan menjalani biopsi.
B, Pengisap ditarik. pada tangkai semprit. C, Dengan mempertahankan pengisapan,
jarum digerakkan maju mundur pada pembengkakan dalam berbagai arah. D,
Pengisap dilepaskan pada semprit. E, Jarum dan semprit lalu ditarik dari
pembengkakan thyroidea.
Gambar 3.3 Menyiapkan hapusan sitologi yang
cocok untuk pemeriksaan mikroskopik. A, Jarum diambil dari semprit. B, Udara
ditarik ke dalam semprit. C, Semprit dan jarum disambung lagi. D, Pengisap semprit didorong lembut ke bawah, yang mengeluarkan sel
ke atas gelas objek mikroskop.
Gambar 3.4 Bagan
Pemeriksaan Penunjang dan Penatalaksanaan Penting4
Gambar 3.5 Nodul soliter:
diagnose banding, komplikasi, dan penyebaran4
BAB IV
STRUMA
IV.1 DEFINISI
Struma (goitre) adalah pembesaran (jinak3) kelenjar tiroid dengan penyebab apapun.4
IV.2 HAL-HAL
KUNCI3,4
a.
Struma
toksik jarang ganas.
b.
Semua
nodul soliter memerlukan pemeriksaan penunjang untuk menyingkirkan karsinoma.
c.
Pembedahan
jarang diperlukan pada penyakit timid autoimun atau inflamasi.
d.
Goiter familial: Defek
enzim yang diturunkan, biasanya otosomal resesif Goiter endemik Lingkungan
regional; defisiensi yodium dan memakar, __: gen. Profilaksis dengan yodinisasi
garam meja.
e.
Goiter
sporadik: Diagnosis per eksklusionam.
IV.3 PENYEBAB TERSERING4
a.
Fisiologis:
peningkatan ukuran kelenjar akibat peningkatan kebutuhan hormon timid saat
pubertas dan selama kehamilan.
b.
Defisiensi
iodium (endemik): defisiensi iodium menyebabkan penurunan kadar T4
dan peningkatan stimulasi TSH, yang menyebabkan struma difus.
c. Hipertiroidisme primer (penyakit
Graves): struma dan tirotoksikosis akibat imunoglobulin LATS yang bersirkulasi.
d. Struma adenomatosa (nodular):
hiperplasia jinak kelenjar timid.
e. Tiroiditis: autoimun (Hashimoto);
subakut (de Quervain); Riedel (struma).
f.
Keganasan tiroid.
IV.4 GAMBARAN KLINIS4
IV.4.1 Hipertiroidisme
Gejala
a.
Intoleransi panas dan keringat berlebihan.
b.
Nafsu makan meningkat, penurunan berat badan, diare.
c.
Kecemasan, kelelahan, palpitasi.
d.
Oligomenorea.
Tanda
a.
Struma.
b.
Eksoftalmos, lid lag, dan retraksi kelopak mata.
c.
Telapak tangan hangat dan lembab, tremor.
d.
Fibrilasi atrium.
e.
Miksedema pretibia.
IV.4.2
Hipotiroidisme
Gejala
a.
Intoleransi dingin, keringat berkurang.
b.
Suara serak.
c.
Peningkatan best badan, konstipasi.
d.
Cara berpikir lambat, kelelahan.
e.
Nyeri otot.
Tanda
a.
Kulit pucat/kuning, kering, menebal, rambut tips.
b.
Sembab periorbita, kehilangan sepertiga luar ali: mwL
c.
Demensia, tuli saraf, hiporefleksia.
d.
Frekuensi nadi menurun, lidah besar, edema perifer.
IV.5 PEMBEDAHAN
Pembedahan struma dapat dibagi menjadi:
1.
Pembedahan diagnostik (biopsi).
Pembedahan diagnostik yang berupa biopsi insisi atau biopsi eksisi sangat
jarang dilakukan, dan telah ditinggalkan terutama dengan semakin akuratnya
penggunaan biopsi jarum halus. Biopsi diagnostik hanya dilakukan pada keadaan
tumor yang tidak dapat dikeluarkan, seperti pada karsinoma anaplastik.
2.
Pembedahan
terapeutik.
Pembedahan
terapeutik dapat berupa lobektomi total, lobektomi subtotal, istmolobektomi, dan
tiroidektomi tomi. Tiroidektomi total dilakukan pada karsinoma tiroid
berdiferensiasi baik, atau karsinoma medularis, dengan atau tanpa diseksi leher
radikal.
Kontroversi yang
muncul adalah ekstensi pembedahan untuk karsinoma tiroid berdiferensiasi baik
dan unilateral, dengan skor prognostik yang baik antara hemitiroidektomi atau
tiroidektomi total. Pembedahan terhadap karsinoma anaplastik hanyalah bersifat
paliatif, dengan prognosis yang buruk. Untuk struma mononoduler nontoksik dan
nonmaligna dapat dilakukan hemotiroidektomi, istmolobektomi, atau tiroidektomi
subtotal.1
Penyulit pembedahan struma
Penyulit pembedahan di antaranya adalah perdarahan,
cedera pada n.laringeus rekurens unilateral atau bilateral, kerusakan cabang
eksternus n.laringeus superior, cedera pada trakea, atau pada esofagus. Pembedahan
pada struma yang besar dapat mengakibatkan tracheo-malacia', yaitu kolapsnya
trakea akibat hilangnya bantuan vaskularisasi, hilangnya "sandaran"
yang selama ini juga didapat dari struma yang melingkari trakea sampai dua
pertiganya.1
Penyulit lain yang berbahaya pascabedah
adalah adanya hematom di lapangan operasi yang menimbulkan penekanan terutama
terhadap trakea dan obstruksi napas. Obstruksi napas juga dapat terjadi sebagai
akibat udem laring.1
Krisis tiroid atau tirotoksikosis adalah
penyulit yang sangat berbahaya dan harus ditanggulangi segera untuk menghindari
kematian. Krisis tirotoksikosis merupakan hipertiroidi hebat yang berkembang
sewaktu atau segera setelah pembedahan pada penderita hipertiroidi. Krisis
tiroid ditandai dengan takikardia dan gejala/tanda hipertiroidi lain yang
bersifat akut dan hebat. Penderita berada dalam keadaan gawat dan terancam
menderita dekompensasi jantung yang fatal. Krisis tirotoksikosis disebabkan
oleh "pencurahan"/sekresi berlebihan hormon tiroid ke dalam darah
sebagai akibat dari pembedahan atau manipuhsi kelenjar tiroid selama
pembedahan. Relatif sering terjadi pada pembedahan tiroid tanpa kecurigaan
adanya hipertiroidi. Oleh karena itu, setiap penderita struma harus menjalani
pemeriksaan yang saksama prabedah untuk menentukan apakah terdapat
hipertiroidi, baik secara klinis maupun laboratorium Pada keadaan hipertiroidi,
sebaiknya pembedahan dilakukan setelah hipertiroidi dikendalikan dan penderita
dalam keadaan eutiroidi.1
Penyulit
hipoparatiroidi, baik temporer maupun permanen, terjadi karena kelenjar
paratiroid turut terangkat pada tiroidektomi total. Akan tetapi, yang lebih sering
disebabkan oleh karena iskemia akibat kerusakan vaskularisasi dari kelenjar
paratiroid. Cedera n.laringeus superior dan/atau
n.rekurens laringeus juga dapat terjadi.1
IV.6 STRUMA DIFUS
Sebab tersering suatu masalah thyroidea,sewaktu
tak ada tirotoksikosis jelas adalah struma difus sederhana, yang sangat lazim pada
wanita muda. Pada sejumlah kasus, berlanjut ke struma
multinodular dalam masa 10 sampai 20 tahun.2
Beberapa pasien
menderita penyakit Grave eksoftalmik. Walaupun manifestasi mata penyakit
ini best ada, namun tak ada tanda, gejala atau gambaran
klinik hipertiroidisme. Tes TRH abnormal dalam
sebagian besar pasien dan antibodi thyroidea akan tampil dalam sekitar 50
persen. Pasien lain bisa mempunyai tanda dan gejala klinik positif
serta perubahan biokimia yang menyokong tirotoksikosis,
yangkinkan diagnosis penyakit Grave.2
Terapi obat
bisa menimbulkan struma difus, salah satu obat terlazim adalah litium
karbonat yang digunakan dalam terapi penyakit
manik-depresif. Litium menimbulkan kerja antithyroidea dan
kadangkadang peningkatan kadar TSH dapat dideteksi dengan beberapa pasien menjadi hipothyroidisme jelas.2
Dishormonogenesis
suatu keadaan jarang ditemukan, tempat timbul cacat dalam
sintesis hormone thyroidea yang ditentukan secara genetika. Biasanya muncul pada masa kanak-kanak atau dewasa muda dengan struma dan derajat hipotiroidisme.2
Gambar 4.1 Large, diffuse, nodular goitre.6
IV.7 STRUMA NODOSA
Biasanya
penderita struma nodosa tidak mempunyai keluhan karena tidak terdapat hipo-
atau hipertiroidisme. Nodul dapat tunggal, tetapi kebanyakan berkembang/
berubah menjadi multinoduler tanpa perubahan fungsi. Degenerasi jaringan
menyebabkan terbentuknya kista atau adenoma. Karena pertumbuhan terjadi secara
perlahan, struma dapat menjadi besar tanpa memberikan gejala, selain adanya
benjolan di leher, yang dikeluhkan terutama atas alasan kosmetik. Sebagian
besar penderita struma nodosa dapat hidup dengan struma tanpa keluhan.1
Struma dapat menyebabkan penyempitan trakea
jika pembesarannya bilateral. Pendorongan bilateral demikian dapat terlihat dengan
foto Rontgen polos leher terlihat sebagai "trakea pedang". Struma nodosa unilateral dapat menyebabkan pendorongan trakea
ke arah kontralateral, tanpa gangguan akibat obstruksi pernapasan. Penyempitan
yang hebat dapat menyebabkan gangguan pernapasan dengan gejala stridor
inspiratoar.1
Keluhan yang sering
timbul ialah rasa berat di leher, adanya benjolan yang bergerak naik turun
waktu menelan, dan alasan kosmetik. Hipertiroidi jarang ditemukan pada struma
adenomatosa.1
Sekitar 5% dari struma nodosa mengalami
degenerasi maligna. Tanda keganasan yang dapat dievaluasi berupa setiap
perubahan bentuk, pertumbuhan yang lebih cepat, dan tanda infiltrasi pada kulit
dan jaringan sekitar, juga fiksasi dengan jaringan sekitar. Penekanan atau infiltrasi
dapat terjadi ke n.rekurens (perubahan suara), trakea (dispnea), atau esofagus
(disfagia).1
Struma nodosa
yang berlangsung lama biasanya tidak dapat lagi dipengaruhi dengan pengobatan
supresi hormon tiroid, atau pemberian hormon tiroid.
Penanganan struma lama adalah tiroidektomi subtotal dengan indikasi yang tepat.
Struma dapat
meluas sampai ke mediastinum anterior superior, terutama pada bentuk nodulus
yang disebut struma retrosternum. Umumnya,
struma retrosternum ini tidak turut naik pada gerakan menelan karena apertura
toraks terlalu sempit. Sering kali struma ini berlangsung lama dan bersifat
asimtomatik, sampai terjadi penekanan pada organ atau struktur sekitarnya.
Penekanan ini akan memberikan gejala dan tanda penekanan trakea atau esofagus.
Diagnosis ditentukan dengan pemeriksaan foto Rontgen polos toraks, atau
pemeriksaan yodium radioaktif. Biasanya pembedahan struma retrosternum dapat
dilakukan melalui insisi di leher, dan tidak memerlukan torakotomi karena
pendarahan berpangkal pada pembuluh di leher. Jika letaknya di
dorsal a.subklavia, pembedahan dilakukan dengan cara torakotomi.Diagnosis
banding ialah tumor lain di mediastinum anterior superior, seperti timoma,
limfoma, tumor dermoid, dan metastasis keganasan paru pada
kelenjar getah bening.
Gambar 4.2 Struma nodosa
Penderita tenang,
tidak sakit, dan tidak sesak napas.
BAB V
TIROTOKSIKOSIS
V.1 ETIOLOGI
Sekresi yang berlebihan secara primer dari hormon tiroid aktif3.
V.2 MANIFESTASI KLINIS
Tidak tahan panas, peningkatan keringat dan rasa haus,
berat badan menurun dengan meningkatnya nafsu makan. Eksitabilitas, gelisah,
hiperkinesia dan ketidakstabilan emosi, insomnia,
kelemahan otot-otot proksimal, tremor jari-jari yang ekstensi dan
abduksi, refleks tendon dalam yang hiperaktif.
Kulit hangat, lembab, merah, rambut halus dan
rontok, menstruasi tidak ada atau sedikit. Diare. Pada pasien lanjut usia:
takikardi, fibrilasi atrium yang sering, dan respons yang buruk terhadap digitalis.3
V.3 PENEMUAN DIAGNOSTIK
Kadar T4 dan/atau T3 dan indeks tiroksin bebas (FTI)
meningkat3.
V.4 TERAPI
Tersedia tiga pilihan untuk pasien
tirotoksikosis:2
1. Terapi medis.
2. Terapi ablatif dengan 131I
3. Reseksi bedah.
V.4.1
Terapi
Medik
Obat
penghambat receptor adrenergik beta (mis. propranolol) dan obat antithyroidea (mis. karbimazol, metimazol dan propiltiourasil) dapat
digunakan dan paling tepat dalam terapi awal
penyakit Grave. Remisi timbul dalam sekitar 50 persen setelah masa terapi 12
sampai 18 bulan.2
Terapi medis
tidak direkomendasikan dalam terapi adenoma toksik, karena penyakit ini kambuh
setelah terapi dihentikan.2
Obat antithyroidea
diberikan dalam masa 12 atau 18 bulan dapat menghasilkan remisi jangka lama.
Kekambuhan timbul sampai dalam 50 persen pasien dan pada saat ini pilihan terapi mencakup
rangkaian lebih lanjut obat antithyroidea atau terapi dengan I131 dan operasi.
Agen
penghambat beta memberikan keringanan simtomatik tanpa mempengaruhi tes fungsi thyroidea. la bermanfaat dalam keadaan
tirotoksikosis sepintas (mis. dalam tiroditis subakuta). Obat ini dapat digunakan
sebagai satu-satunya persiapan untuk operasi dan jika diberikan perhatian
tepat, penerusan terapi setelah reseksi subtotal dap penyesuaian dosis, maka
"thyrotoxic storm" tak perlu menjadi suatu masalah.2
V.4.2 Terapi Radioyodium
Dosis ablatif 131 I
direkomendasikan dengan penggantian T4. Sejumlah ahli mengusulkan agar terapi awal harus
didasarkan atas pilihan pasien antara operasi dan terapi radioyodium
setelah kontrol medis awal didapat atau setelah timbul kekambuhan. Jika
radioyodium dipilih, maka harus dipastikan bahwa wanita ini
tidak hamil dan kehamilan harus dihindari selama sekitar 12 bulan setelah
terapi.
V.4.3 Terapi Bedah
Sebelum
operasi, penting kontrol keadaan tirotoksik. Persiapan konvensional terdiri
dari karbimazol dengan tambahan kalium yodida dalam 7 hari sebelum operasi.
Biasanya terapi ini menyebabkan perendahan konsentrasi hormon thyroidea sampai batas normal dalam 6 minggu. Jika operasi tak dapat ditunda untuk lama waktu
ini, maka dapat diberikan propranolol atau
penghambat beta nonselektif lain yang diberikan dalam kombinasi dengan kalium
yodida selama 10 hari sebelum operasi.2,3
Indikasi untuk eksplorasi bedah glandula
thyroidea meliputi2:
a. Terapi. Pengurangan massa fungsional
dalam keadaan hipertiroid; tiroidektomi
subtotal pada penyakit Grave atau struma multinodular
toksik atau adenoma toksik.
b. Terapi. Pengurangan massa menekan; tiroidektomi subtotal dalam struma multinodular nontoksik atau lobektomi untuk kista thyroidea atau nodular tunggal (mis. nodules
koloid) yang menimbulkan penekanan trachea atau esophagus.
c. Ekstirpasi penyakit keganasan.
Biasanya tiroidektomi total dengan pengupasan kelenjar limfe untuk sejumlah tumor diindikasikan lobektomi unilateral.
d. Paliasi: Eksisi massa tumor yang tak
dapat disembuhkan, yang menimbulkan
gejala penekanan mengganggu: anaplastik, metastatik
atau tumor limfedematosa.
V.4.3.1 Insisi
dan Pemaparan2
Insisi kulit kurvilinear dibuat (cembung ke
arat bawah) 2 cm. di atas incisura jugularis dan clavicula yang
meluas ke lateral sejauh musculus sternocleidomastoideus.
Insisi diperdalam melalui platysma serta flap kulit superior dan inferior dibentuk
di bawahnya.
Rafe garis tengah
antara otot "strap” dipotong longitudinal. Pada beberapa
pasien dengan struma besar atau pembengkakan lobaris, maka ahli bedah bisa merencanakan
pemotongan otot "strap' horizontal untuk memperbaiki jalan bedah. Kemudian
bidang pengupasan dibuat di bawah otot 'strap' secara superfisialis dan
capsula,glandula thyroidea lebih profunda. Harus hati-hati untuk tidak
memutuskan cabang kecil vena thyroidea yang ada pada permukaan kelenjar.
V.4.3.2 Reseksi Sub total2
Reseksi subtotal
akan dilakukan identik untuk lobes kanan dan kiri, dengan mobilitas sama pada
tiap sisi. Reseksi subtotal dilakukan dalam kasus struma multinodular toksik,
struma multinodular nontoksik atau penyakit Grave. Prinsip reseksi untuk
mengeksisi sebagian besar tiap lobus,,yang memotong pembuluh dash thyroidea
superior, vena thyroidea media dan vena thyroidea inferior yang meninggalkan
arteria thyroidea inferior utuh. Bagian kelenjar yang dieksisi merupakan sisi
anterolateral tiap lobes, isthmus dan lobes pyramidalis. Pada beberapa pasien
dengan peningkatan sangat jelas dalam penyediaan dash ke kelenjar, arteria
thyroides inferior dapat diligasi kontinu atau ditutup sementara dengan klem
kecil sampai reseksi dilengkapi. Tujuan lazim untuk melindungi dan mengawetkan
nerves laryngeus recurrens dan glandula parathyroidea. Telah ditekankan bahwa
dalam ligasi pembuluh darah thyroidea superior harus
hati-hati untuk tidak mencederai ramus externus nerves laryngeus
superior, dapat menimbulkan perubahan suara yang
bermakna.
Sisa thyroidea
dari lobes kiri hares sekitar 3 sampai 4 g. Dapat
dinilai dengan menilai berbagai ukuran thyroidea pada timbangan. Lobes dapat
dieksisi lengkap dengan memotong isthimus atau dapat
dijaga kontinu
dengan isthmus, yang dikupas bebas dari trachea di bawahnya.
Eksisi identik
kemudian dilakukan pada sisi kanan. Selama tindakan operasi, hemostasis sangat diperhatikan.
V.4.3.3 Lobektomi
Total
Lobektomi total dilakukan untuk tumor ganas
glandula thyroidea dan bila penyakit unilobaris yang mendasari tak pasti.
Beberapa ahli bedah juga lebih senang melakukan tindakan ini pada satu sisi
bagi penyakit multinodularis dan meninggalkan sisa agak lebih besar dalam lobus yang lain.
Bila dilakukan pengupasan suatu lobes,
untuk tumor ganas, maka pembuluh dash thyroidea superior, vena thyroidea media
dan vena thyroidea inferior perlu dipotong.
Hal ini memungkinkan mobilisasi kelenjar dan direktraksi
ke medial untuk menunjukkan perlekatan vaskular utama terakhir, arteria
thyroidea inferior. Glandula parathyroidea dan nerves laryngeus recurrens
diidentifikasi dan dilindungi . Jika glandula parathyroidea pada permukaan
thyroidea, maka ia mula-mula bisa diangkat bersama thyroidea
dan kemudian ditransplantasi. Lobes thyroidea diretraksi ke medial
dengan dua glandula parathyroidea terlihat dekat cabang terminal arteria
thyroidea inferior dan nervus laryngeus recurren ditutupi oleh
ligamentum fasia (ligamentum Berry). Nervus ini
diidentifikasi sebagai struktur putih tipis yang berjalan di bawah ligamenturn
dan biasanya di bawah cabang terminal arteria thyroidea inferior. Nervus ini
mempunyai pembuluh darah kecil yang berjalan dalam substansinya
dan tidak boleh dirusak. Lobus ini secara lambat dan cermat diretraksi
dari ligamentum Berry dan nerves recurrens sampai ia
dipisahkan sama sekali dari trachea.
Pada sejumlah
tumor ganas, seperti varian folikularis dan meduler, maka direkomendasikan
lobektomi total bilateral dengan pengupasan ruangan kelenjar limfe sentral.
Setelah menyelesaikan eksisi kelenjar ini dan kelenjar limfe, maka hemostasis
dinilai dan luka ditutup dalam lapisan. Drainase tidak diperlukan, asalkan
hemostasis diamankan.
Komplikasi Tiroidektomi2
a. Perdarahan.
b. Masalah terbukanya vena besar dan
menyebabkan embolisme udara.
c.
Trauma
pada nerves laryngeus
d. Memaksa sekresi glandula ini dalam jumlah
abnormal ke dalam sirkulasi dengan tekanan.
e.
Sepsis
yang meluas ke mediastinum.
f. Hipotiroidisme pascabedah.
V.5 PENYAKIT GRAVES
Umumnya dianggap sebagai penyakit otoimun sistemik dengan
tirotoksikosis, eksoftalmus, dan miksedema pretibialis. Tiroid
membesar secara difus, permukaannya halus/licin,
hiperplastik secara mikroskopik, dengan epitel
kolumnar dan koloid minimal.3
Penyakit Graves
lazim juga disebut penyakit Basedow (jika trias Basedow dijumpai, yaitu adanya
struma berupa pembesaran tiroid difus, hipertiroidi, dan eksoftalmos) adalah
hipertiroidi yang sering dijumpai. Penyakit ini lebih sering
ditemukan pada orang muda.1
V.5.1 Gambaran klinis1,3
1.
Pembesaran kelenjar tiroid.
2.
Tanda-tanda
mata minimal sampai berat: (1) spasme kelopak mata atas dengan retraksi dan
gerakan kelopak mata yang lamban, (2) oftalmoplegia eksterna, (3) eksoftalmus
dengan proptosis, (4) pembengkakan supraorbital dan infraorbital, (5)
kongesti dan edema, tanda dari keadaan yang berat.1,3
3.
Peningkatan
metabolisme1:
a.
Sistem kardiovaskular:
peningkatan curah jantung sampai dua-tiga
kali normal, dan juga dalam keadaan istirahat. Irama nadi
naik dan tekanan denyut bertambah sehingga menjadi pulsus seler,
takikardia dan palpitasi. Beban pada miokard, dan
rangsangan pada saraf autonom dapat mengakibatkan kekacauan irama jantung,
berupa ekstrasistol, fibrilasi atrium, dan fibrilasi ventrikel.
b.
Saluran cerna:
sekresi maupun peristalsis meningkat sehingga sering timbul polidefekasi dan
diare.
c.
Susunan saraf:
biasanya menyebabkan tremor, penderita sering sulit tidur, sering terbangun di
waktu malam. Penderita mengalami ketidakstabilan emosi, kegelisahan, kekacauan
pikiran, dan ketakutan yang tidak beralasan, yang sangat mengganggu.
d.
Saluran napas: hipermetabolisme
menimbulkan dispnea dan takipnea yang tidak terlalu mengganggu.
4.
Peningkatan produksi hormon tiroid.
5.
Peningkatan absorbsi yodium radioaktif oleh
kelenjar tiroid.
6.
Penurunan berat badan karena meningkatnya metabolisme.
7.
Gangguan menstruasi berupa amenore sekunder atau metrorhagi.
8.
Kelenjar membesar, halus, dan bruit
terdengar.3
9.
Kelemahan
otot terutama otot-otot bagian proksimal, biasanya cukup mengganggu dan sering
muncul secara tiba-tiba. Hal ini disebabkan oleh gangguan elektrolit yang
dipacu oleh adanya hipertiroidi tersebut.
V.5.2
Tata laksana
Terapi penyakit Graves ditujukan pada
pengendalian keadaan tirotoksikosis/hipertiroidi dengan pemberian antitiroid,
seperti propil-tiourasil (PTU) atau karbimazol. Terapi definitif dapat dipilih
antara pengobatan antitiroid jangka panjang, ablasio dengan yodium radioaktif,
atau tiroidektomi. Pembedahan terhadap tiroid dengan hipertiroidi, dilakukan
terutama jika pengobatan dengan medikamentosa gagal, dengan kelenjar tiroid
besar. Pembedahan yang baik biasanya memberikan kesembuhan yang permanen
meskipun kadang dijumpai terjadinya hipotiroidi dan komplikasi yang minimal.
Gambar
36-2
Gambaran
klinis penyakit Graves
Gugup,
mudah tersinggung, gelisah, emosi tidak stabil, insomnia* (1), eksoftalmus (2),
gondok (mungkin disertai bunyi denyut dan getaran) (3), palpitasi', takikardia
(4), nafsu makan meningkat (5), diare (6), tremor Qari tangan dan kaki) (7),
kelelahan otot (8), oligomenore/amenore (9), telapak tangan lembab dan papas
(10), berat badan menurun (11), takikardia, denyut nadi kadang tidak teratur
karena fibrilasi atrium, pulses seler (12), dispnea (13), berkeringat (14).
V.6
TOKSIK MULTINODULAR GOITER
Biasanya tumpang tindih dengan nontoksik multinodular
goiter yang sudah berlangsung lama. Nodul terdiri dari sel-sel besar tak
beraturan dan koloid yang sedikit. Bersifat otonom,
tak tergantung dari TSH. Biasanya seteiah usia 50 tahun, beberapa
nodul yang dapat dipalpasi. Eksoftaimus jarang.3
Ambilan RAI 40%r 55%. Sken memperlihatkan area panas tunggal
atau multipel yang berhubungan dengan nodul yang dapat dipalpasi.3
V.7
ADENOMA TOKSIK
Tumor folikuler yang tak tergantung TSH.3
Usia
30-50 tahun. Riwayat adanya massa yang tumbuhnya lambat; tirotoksikosis tidak
lazim, kecuali jika lesi berdiameter 3 cm.3
Ambilan
RAI 40%r 55%. Sken memperlihatkan area panas tunggal atau multipel yang berhubungan dengan
nodul yang dapat dipalpasi.3
Terapi pada adenoma
toksik harus dieksisi.3
BAB VI
HIPOTIROIDISME
Hipotiroidisme
terjadi karena kegagalan
dari kelenjar untuk mempertahankan
kadar plasma yang cukup dari hormon.
VI.1 ETIOLOGI
Ablasi oleh tiroidektomi atau terapi RAI untuk
hipertiroidisme bertanggung jawab dalam seperempat kasus. Miksedema spontan
dapat terjadi akibat aplasia atau penggantian kelenjar oleh
goiter nonfungsional, adenoma, atau tiroiditis3.
Hipotiroidisme
dapat disebabkan4:
a. Atrofi senilis idiopatik.
b. Secara primer merupakan suatu proses autoimun (Hashimoto).
c. Secara sekunder dari kegagalan hipofisis.
d. Secara tersier dari kegagalan hipotalamus.
VI.2 MANIFESTASI KLINIS
Manifestasi
klinis berupa kretinisme, hipotiroidisme
juvenilis, dan tiroiditis. Tiroiditis limfositik pada dewasa, 80% wanita. Perjalanan secara tersembunyi menjadi progresif, dengan
kelelahan, pertambahan berat badan, keletihan, dan apati. Kulit kering, menebal,
empuk, rambut kering dan mudah patah, lidah membesar, suara kasar, curah
jantung menurun, jantung berdilatasi, nadi menjadi pelan. Konstipasi, asites, aklorhidria,
anemia pernisiosa.3
VI.3 PENEMUAN DIAGNOSTIK
Anemia, bradikardi, gelombang T yang mendatar, T4, T3 dan FTI
menurun; TSH dan kolesterol meningkat.3
VI.4 TERAPI
Terapi
berupa terapi penggantian,
biasanya dengan L-tiroksin. Kasus yang berat. Sensitif terhadap dosis kecil, sehingga dosis awal
harus kecil (50 µg) dan dinaikkan secara bertahap
untuk mencegah stres miokardial.3
VI.5
TIROIDITIS
Pasien
dengan berbagai bentuk tiroiditis bisa tampil dengan pembesaran kelenjar yang
difus. Bentuk terlazimnya penyakit Hashimoto, yang timbul dalam wanita usia
pertengahan, yang sering mempunyai riwayat keluarga tiroiditis, miksedema dan
anemia pernisiosa. Kadang-kadang pasien tampil dengan tanda dan gejala
hipertiroidisme. Antibodi thyroidea hampir selalu ada dan biasanya diagnosis
dapat dikonfirmasi dengan biopsi aspirasi jarum halus. Kadang-kadang keadaan
ini meniru keganasan, tetapi jika diagnosis dikonfirmasi tanpa keraguan, maka terapi dengan penggantian T4 memungkinkan konfirmasi
diagnosis lebih lanjut, karena kelenjar menjadi
lebih lunak dan lebih kecil dengan berlakunya waktu sewaktu pasien
dipertahankan dalam keadaan eutiroid.2
Tiroiditis
De Quervain pertama diuraikan pada peralihan abad ini dan disertai
dengan mulainya nyeri cukup mendadak dalam leher, malaise, keringat malam, sedikit pembesaran thyroidea dan supresi lengkap ambilan
yodium atau teknesium oleh kelenjar. Juga biopsi jarum biasanya mengkonfirmasi
diagnosis sewaktu gangguan dan pelarutan folikel thyroidea terlihat dengan
suatu infiltrat sel datia. Penyakit ini sembuh sendiri.2
VI.5.1 Tiroiditis Supuratif Akut
Tidak
umum. Mengikuti infeksi traktus respiratorius atas akut. Tanda-tandanya adalah
tanda-tanda dari abses. Terapi adalah insisi dan
drainase.3
VI.5.2 Penyakit Hashimoto
Tiroiditis kronis yang paling sering;
penyebab paling umum dan hipotiroidisme.3
VI.5.2.1 Etiologi
Otoimun, yaitu antibodi
antimikrosomal dan anti tiroglobulin dapat diukur. Belum diketahui apakah ada predisposisi genetik.3
VI.5.2.2 Patologi
Membesar secara simetris, pucat, dan
semi padat; dapat fokal. Jaringan limfoid mendominasi dengan kekacauan
arsitektur.3
VI.5.2.3 Manifestasi
klinis
Usia rata-rata 50 tahun. Pembengkakan
lokal, nyeri, dan nyeri tekan. Hipotiroidisme dapat terjadi.3
VI.5.2.4 Penemuan
diagnostik
Uji bifasik dengan tanda-tanda awal dari
hiporfungsi, kemudian hipofungsi. Titer yang tinggi dari
antibodi tiroid. Biopsi dengan jarum berbentuk nodular jika
dicurigai kanker. Biopsi terbuka untuk limfoma jika kelenjar membesar
pada supresi.3
VI.5.2.5 Terapi
Jika simetris
dan eutiroid maka tidak diterapi. Jika Goiter maka diberi dosis yang mensupresi hormon.
Jika terdapat gejala-gejala penekanan yang nyata maka dilakukan tiroidektomi subtotal dengan pembebasan trakea. Jika nodular maka dilakukan terapi supresi (jika kanker daput disingkirkan) atau tiroidektomi.3
VI.5.3 Tiroiditis Subakut
Bukan Hashimoto. Usia rata-rata adalah
empat puluhan, terutama wanita. Melekat tetapi tidak bersatu. Folikel membesar,
infiltrat mononuklear, limfosit dan netrofil dengan
sel-sel besar multinuklear. Mulanya timbul mendadak dengan pembengkakan dan nyeri,
demam. dan gejala-gejala konstitusional tirotoksikosis
dalam 50%. Laju
sedimentasi eritrosit meningkat secara
dini. Biopsi jarum dapat digunakan sebagai alat
diagnostik. Terapi: obat-obat anti inflamasi nonsteroid. Steroid diberikan diagnosis
sudah pasti dan obat-obat di atas tidak efektif.3
VI.5.4 Struma Reidel
Jarang, inflamasi kronik, menyerang satu atau kedua lobus. Diperkirakan sebagai stadium akhir dari Hashimoto. Folikel-folikel berukuran kecil dan sedikit, diselingi oleh jaringan parut padat. Dapat mencekik
trakea atau menginvasi struktur sekelilingnya, karena adanya
fibrosis keras seperti kayu pada glandula tiroidea. Unilateral tidak dapat dibedakan dari kanker. Usia rata-rata 50 tahun. Gejala-gejala dari kompresi trakea, esofagus, dan saraf rekuren. Fungsi tiroid menurun pada tahap lanjut. Terapi:
penggantian hormon. Pembedahan berbahaya karena bidangnya
bersatu; mungkin penting untuk menghilangkan kompresi.2,3
BAB VII
NODUL SOLITER DAN MULTINODULAR
VII.1
NODUL SOLITER
Penting
diketahui bahwa pada pasien nodul soliter ternyata setelah dilakukan skan
tiroid merupakan suatu multinodular. 4-6% dari populasi mempunyai nodul tiroid yang dapat
teraba; 50 per sejuta mengalami
kanker tiroid; 6 persejuta meninggal karena kanker tersebut.2,3
Kemunculan mendadak
nodulus yang cepat membesar di dalam kelenjar biasanya menunjukkan perdarahan
ke dalam kista thyroid soliter. Sering sembuh spontan tanpa diagnosis atau
terapi lebih lanjut.
Sebagian besar pasien memerlukan pemeriksaan
lebih lanjut dengan “scanning”
isotop atau ultrasonografi leher. "Scanning” isotop dengan 99mteknesium, 13
11 atau 1231 memungkinkan nodulus ditentukan
sifatnya sebagai "dingin", "netral", atau "panas".
Sedikit atau tak ada nya konsentrasi isotop di dalam nodulus
menentukan sifat nodulus sebagai dingin. Karena lebih dari 10 persen nodulus
ini dapat menampilkan karsinoma thyroidea, maka pasien demikian merupakan calon
biopsi aspirasi atau eksplorasi bedah. Resiko karsinoma meningkat pada3:
a.
Iradiasi
pada kepala dan leher, dimana terdapat peningkatan langsung dalam insidens nodul jinak dan
ganas sampai dosis radiasi 1500 rad, tetapi setelah waktu 25
tahun atau lebih. Iradiasi diberikan
pada timus yang membesar, tonsil dan adenoid,
dan untuk jerawat serta hemangioma. Biasanya papiler, lebih sering
multisentrik.
b.
Riwayat
keluarga karsinoma meduler,
diturunkan secara dominan
otosomal.
Ultrasonografi akan mengindentifikasi lesi
kistik soliter . Diameter kurang dari 4 cm biasanya jinak. Pasien dengan nodulus netral atau panas yang secara klinik dan biokimia eutiroid dapat menjalani
biopsi jarum; jika terbukti sel jinak, dilakukan pemeriksaan tiap tahun.2
Sekitar seperlima pasien demikian
yang memperlihatkan rangsangan TRH negatif, akan berlanjut ke hipertiroidisme
dalam 5 tahun. Pasien tirotoksikosis dan nodulus panas memerlukan terapi bedah atau
radioyodium.2
Tumor
thyroidea berdiferensiasi dapat tampil dengan nodulus thyroidea soliter. Diagnosis dapat dikonfirmasi dengan
biopsi jarum halus. Terapi dengan
bedah agresif.2
VII.1.1 Evaluasi Diagnostik
Harus diseleksi untuk operasi dari nodul-nodul yang mempunyai risiko menjadi kanker.3
VII.1.2 Riwayat Penyakit
Iradiasi eksterna, waktu mula timbul (langsung atau berkembang), usia dan jenis kelamin (setiap nodul pada
anak-anak atau remaja atau nodul baru
pada pria >40 tahun atau wanita >50 tahun tampaknya ganas, beberapa nodul
pada pria adalah jinak), suara berbisik (terlibatnya nervus rekuren), dispnea dan
disfagia (kompresi).3
VII.1.3 Pemeriksaan Fisik
Soliter (kecuali jika ada riwayat radiasi), padat atau
keras, terfiksasi. Kelenjar limfe
membesar, pikirkan keganasan.3
VII.1.4 Pemeriksaan
Penunjang
Dilakukan
aspirasi jarum halus untuk sitologi.
Nodul dikategorikan ganas (pembedahan),
lapisan-lapisan sel-sel folikuler menandakan
adenoma folikuler atau karsinoma ang dapat dibedakan hanya dengan histologi
(pembedahan), nodul koloid (diamati kecuali jika simtomatik), atau nondiagnostik
(ulangi).3Skan isotop
atau ultrasonografi jarang diindikasikan.3
Tomografi
komputer (CT) dan pencitraan resonansi magnetik (MRI) merupakan pemriksaan yang akurat.3
VII.2 MULTINODULAR
Diagnosis
struma multinodular dapat ditegakkan atas dasar klinik atau secara tak
diperkirakan dengan 'scanning' isotop atau ultrasonografi nodulus yang diduga soliter. Klinis menunjukkan penyakit jinak, tetapi pembesaran tak nyeri
yang cepat pada struma multinodular yang berlangsung lama harus menimbulkan
kemungkinan perubahan keganasan.2
Jika tak ada gejala menekan, pasien struma multinodular dapat diamati dengan
pemeriksaan periodik. Jika ada atau timbul hipertiroidisme yang terbukti secara klinik dan biokimia, maka terapi diindikasikan.2
BAB VIII
KEGANASAN TIROID
Karsinoma tiroid
termasuk keganasan yang jarang ditemukan dibandingkan dengan
keganasan lainnya. Karsinoma tiroid berasal dari sel folikel
tiroid.1,5
Keganasan tiroid
dikelompokkan menjadi karsinoma tiroid berdiferensiasi baik,
yaitu bentuk papiler, folikuler, atau campuran keduanya, karsinoma meduler yang
berasal dari sel parafolikuler yang mengeluarkan kalsitonin (APUD-oma), dan
karsinoma berdiferensiasi buruk/ anaplastik. Karsinoma sekunder pada kelenjar
tiroid sangat jarang dijumpai. Perubahan dari struma endemik menjadi karsinoma
anaplastik dapat terjadi terutama pada usia lanjut.1
Kurang lebih
25% terjadi pada struma nodosa. Fokus karsinoma tampaknya muncul secara de novo
di antara nodul dan bukan di dalamnya.1
VIII.1 HAL-HAL
KUNCI4
a.
Tumor tiroid banyak menyerang usia dewasa
muda.
b.
Benjolan
tiroid tanpa disertai gejala lain harus selalu diperiksa
untuk memastikan diagnosis.
c.
Prognosis
biasanya baik dengan reseksi bedah dan terapi medikamentosa ajuvan.
VIII.2 EPIDEMIOLOGI
Pria/wanita 1:2.
Insidensi puncak tergantung histologi (papiler: dewasa muda; folikular: usia
pertengahan; anaplastik: usia lanjut; meduler: semua usia).4
VIII.3 ETIOLOGI
Tiga penyebab yang sudah jelas dapat menimbulkan
karsinoma tiroid5:
a.
Kenaikan
sekresi hormon TSH (Thyroid Stimulating Hormon) dari
hipofise anterior disebabkan berkurangnya sekresi hormon T3 dan kelenjar
tiroid oleh karena kurangnya intake jodium. Ini menyebabkan
tiroid yang abnormal dapat berubah menjadi kanker.
b. Radiasi ion pada leher terutama anak-anak
yang pernah mendapat terapi radiasi di leher dan mediastinum.
c.
Faktor
genetik.
Hal-hal berikut merupakan faktor
predisposisi:
a.
Riwayat struma sebelumnya.
b.
Radiasi di daerah leher pada masa
kanak-kanak. Lebih kurang 25% dari mereka yang menjalani radiasi di leher pada
usia muda, di kemudian hari, memperlihatkan nodul
kelenjar tiroid yang berupa adenokarsinoma tiroid, terutama tipe papiler. Bila
radiasi terjadi pada usia lebih dari 20 tahun, korelasi risikonya menjadi
kurang bermakna. Masa laten mungkin lama sekali, sampai puluhan tahun.1,4
VIII.4
PATOLOGI
Tumor dapat
berupa nodul lunak, tetapi sering pula berupa tumor keras.
Klasifikasi berdasarkan pembagian histopatologi menurut Brennan dan Bloomer (1982):
1. Well differentiated carcinoma (75%)
a.
papillary
adenocarcinoma
b.
follicular
carcinoma
c.
hurthle
cell carcinoma
2.
Undifferentiated
carcinoma (anaplastic) (20%)
a. small cell carcinoma
b.
giant
cell carcinoma
3. Medullary
carcinoma (4%)
4. Other
malignant tumor (1 %)
a.
sarcoma
b.
lymphoma
c.
epidermoid
ca
d. metastasis tumor
e.
malignant
teratoma
Adenokarsinoma
papiler (60%) biasanya bersifat multisentrik dan 50% penderita memperlihatkan
sarang ganas di lobus homolateral dan lobus kontrallateral. Metastasis
mula-mula ke kelenjar limf regional, dan akhirnya dapat terjadi metastasis
hematogen.
Adenokarsinoma folikuler biasanya
bersifat unifokal dan jarang bermetastasis ke kelenjar limf leher. Karsinoma
folikuler ini lebih sering menyebar secara hematogen,
antara lain ke tulang dan paru.
Adenokarsinoma
meduler berasal dari sel C/sel parafolikuler sehingga kadang mengeluarkan
kalsitonin (sel APUD). Kadang terdapat hubungan dengan adenoma endokrin lain
dalam bentuk sindrom MEN II (multiple endocrine neoplasia IIa). Pada tahap dini juga dapat terjadi metastasis ke
kelenjar limf regional.
Adenokarsinoma
anaplastik, yang jarang ditemukan (10%), merupakan tumor yang agresif, bertumbuh
cepat, dengan infiltrasi masif ke jaringan sekitarnya. Pada tahap dini sudah terjadi penyebaran hematogen dan penyembuhan jarang dicapai.
Karsinoma anaplastik sering menyebabkan kesulitan bernapas
karena inftltrasi ke trakea sampai ke lumen yang ditandai dengan dispnea dengan
stridor inspirasi.
Infiltrasi
karsinoma tiroid dapat ditemukan di trakea, laring, faring, esofagus,
n.rekurens, pembuluh darah karotis, vena jugularis, struktur lain dalam leher
dan kulit. Metastasis limfogen dapat meliputi semua regio, sedangkan metastasis
hematogen ditemukan, terutama di paru, tulang, otak, dan hati. Kebanyakan karsinoma tiroid bermanifestasi sebagai struma mononoduler dan
multinoduler. Dari nodul tunggal, sampai dengan 25% merupakan karsinoma tiroid.
Sebagai konsekuensinya, jika menghadapi penderita dengan nodul tiroid tunggal,
perlu dipertimbangkan faktor risiko, dan ciri keganasan . Diagnosis yang pasti dapat ditegakkan dengan biopsi
aspirasi jarum halus (FNA), kecuali pada karsinoma folikuler.
Karsinoma Sel Hurthle
Karsinoma sel
Hurthle suatu kanker jarang yang secara histologi berhubungan dengan keganasan
thyroidea berdiferensiasi baik. Bentuk ini mungkin suatu masalah klinik
berbeda dalam haknya sendiri. Tumor ini dan metastasisnya tidak menyerap yodium
radioaktif dan terapi terutama bersifat pembedahan, yang melibatkan
tiroidektomi total. Dengan pendekatan ini, angka kelangsungan hidup mendekati
60 persen pada 10 tahun. Mungkin karsinoma sel Hurthle
suatu keganasan tingkat sedang.2
Keganasan Lain
a. Sarkoma
b. Limfoma
Limfoma suatu bentuk jarang kanker thyroidea, yang timbul
topikal dalam wanita usia pertengahan sampai tua yang tampil dengan massa
thyroidea kenyal difus tak nyeri yang cepat membesar. Secara histologi,
biasanya lesi jenis sel difus dan
penyakit Hashimoto dapat ditemukan dalam latar belakang pada lebih dari
sepertiga pasien.
Limfoma malignum yang merupakan keganasan sistem limfatik,
jarang dijumpai pada kelenjar tiroid. Untuk diagnosis tumor non-Hodgkin dilakukan
biopsi, baik biopsi terbuka maupun dengan FNA.1
Terapi terdiri dari tiroidektomi dan
radiasi, kemoterapi intensif dengan kombinasi
sitostatika selama beberapa bulan prognosisnya.1,2 Kelangsungan
hidup lima tahun dapat lebih dari 80 persen
sewaktu tumor terbatas pada glandula thyroidea, dan 40 persen bila penyakit ini juga
ekstrathyroidea.5
c. Karsinoma
epidermoid.
Karsinoma
epidermoid (diperkirakan sebagai varians karsinoma anaplastik) dan sarkoma
jarang sekali ditemukan pada kelenjar tiroid.
d. Metastasis
Mungkin karena sangat vaskularitas, metastasis rimbul
dalam thyroidea dan dalam kebanyakan kasus timbul dari hipernefroma. Melanoma,
karsinoma pancreas, karsinoma ginjal,
ovarium, payudara,
serta tumor bronchus dan gastrointestinalis dapat
bermetastasis ke thyroidea.1,2 Gejala dari metastasis ini biasanya
'ditutupi' oleh tumor primer don timbunan sekunder lain serta penyakit
thyroidea biasanya mempunyai akibat yang kecil.
e. Teratoma
malignum.
VIII.5 GAMBARAN KLINIS3,4
a.
Papiler: nodul tiroid soliter.
b. Folikular: massa tiroid dengan pertumbuhan lambat, gejala-gejala metastasis
jauh.
c. Anaplastik: massa tiroid yang tumbuh cepat menyebabkan penekanan trakea dan
esofagus.
d.
Meduler:
benjolan tiroid, dapat berupa sindrom NEM IIA (karsinoma
tiroid meduler, feokromositoma, hiperparatiroidisme) atau
NEM IIB (karsinoma tiroid meduler. feokromositoma, neuroma mukosa
multipel, habitus Marfanoid).
e.
Limfoma
dan metastasis.
Penentuan stadium klinik
(Clinico-pathological staging)
I. A. Unilateral
B.Multifokal/bilateral
II. A. Unilateral lymphnodes
B. Bilateral/mediastinal
III. Local invasion
IV. Distant metastases
VIII.6 PEMERIKSAAN
PENUNJANG
a.
Ultrasonografi kelenjar tiroid.
b.
FNAC: dapat memberikan diagnosis histologis.
c. Scan tulang (bone scan) dan
radiografi tulang untuk deposit sekunder.
d.
Kadar
kalsitonin sebagai pertanda karsinoma meduler.
e.
Benjolan
tiroid yang cepat berkembang.
Cara
pemeriksaan untuk membedakan neoplasma dari kelainan lain
1. Ultrasonografi
2. Scanning
tiroid
3. Fine nodule
aspiration biopsy (FNAB)
(ketepatan 75-95%)
4. Biopsi
VIII.7 PENATALAKSANAAN
Papiler
a.
Pembedahan:
tiroidektomi total dan pengangkatan kelenjar getah bening yang terlibat.
b.
Terapi
ajuvan: L-tiroksin pascaoperasi untuk menekan produksi TSH (yang menstimulasi
pertumbuhan tumor papiler).
c.
Prognosis:
sangat baik.
Folikular
a.
Pembedahan:
lobektomi timid atau tiroidektomi total jika terdapat metastasis.
b.
Terapi
ajuvan: indium radioaktif (131I) untuk metastasis jauh
dan L-tiroksin sebagai terapi pengganti untuk menekan TSH.
c.
Prognosis:
tanpa metastasis-ketahanan hidup 10 tahun sebesar 90%; metastasis-angka
ketahanan hidup 10 tahun sebesar 30%.
Anaplastik
a.
Pembedahan:
hanya untuk menghilangkan gejala penekanan.
b.
Terapi
ajuvan: tidak satu pun dari radioterapi maupun kemoterapi efektif.
c.
Prognosis:
buruk-sebagian besar pasien akan meninggal dalam 12 bulan setelah diagnosis.
Meduler
a.
Singkirkan feokromositoma sebelum terapi.
b.
Pembedahan:
tiroidektomi total dan eksisi kelenjar getah bening regional.
c.
Prognosis:
secara keseluruhan angka ketahanan hidup 5 tahun sebesar 50%.
VIII.7.1 Pembedahan (Surgical)
Pengobatan pilihan dari karsinoma tiroid
adalah pembedahan. Jenis pembedahan ditentukan oleh ekstensi dari tumor. Dari
indikasi pembedahan dapat dipilih jenis pembedahan dari kelenjar gondok yang
bersangkutan.5
A. Untuk keganasan yang mengenai satu lobus dimana tidak
ada fasilitas potong beku, isthmo-lobektomi
cukup. Jaringan dapat dikirim ke Lembaga Patologi terdekat. Bila hasil
menunjukkan adanya tumor multisentrik; karsinoma dengan bagian-bagian
anaplastik atau pinggir sayatan masih ada sisa tumor, tiroidektomi total dapat
saja dilakukan di kemudian hari. Bila ada fasilitas penieriksaan potong beku
ini dapat dilakukan dalam satu tahap.5
Untuk
adenokarsinoma berdiferensiasi
baik pada usia muda, unilateral, dengan diameter kecil tanpa penyebaran ke kelenjar
leher (dengan skor prognosis baik), dapat dipertimbangkan untuk dilakukan
istmolobektomi, yaitu hemitiroidektomi.1
B. Untuk keganasan yang mengenai kelenjar gondok dengan
kecurigaan metastasis pada kelenjar getah bening leher.
1. Keganasan terbatas pada satu lobus dan pembesaran
kelenjar getah bening leher homolateral dilakukan isthmo-lobektomi dan biopsi
kelenjar getah bening leher yang mencurigakan. Bila terbukti ganas dilakukan
tiroidektomi total diikuti deseksi kelenjar getah bening radikal leher yang
bersangkutan satu atau dua tahap bergantung dari fasilitas patologi.
2. Bila keganasan mengenai kedua lobus dan pembesaran
kelenjar getah bening belum ada -dilakukan tiroidektomi total.
3. Bila keganasan mengenai kedua lobus dan sudah ada
pembesaran kelenjar getah bening leher pada satu sisi, dalam hal ini dilakukan
biopsi kelenjar getah bening leher dulu, bila hasil positif suatu metastasis
karsinoma tiroid dilakukan tiroidektomi total dengan deseksi radikal kelenjar
getah bening yang bersangkutan.
4. Bila keganasan mengenai kedua lobus dan ada pembesaran
kelenjar getah bening leher bilateral, dalam hal ini dilakukan biopsi kelenjar
getah bening leher bilateral. Bila satu sisi positif metastasis dari karsinoma
tiroid dilakukan total tiroidektomi dengan deseksi radikal kelenjar getah
bening pada sisi yang bersangkutan. Bila kedua sisi kelenjar getah bening leher
positif dengan metastasis karsinoma tiroid dilakukan tiroidektomi total dengan
deseksi radikal kelenjar getah bening leher bilateral satu tahap atau 2 tahap.1,4
C. Dalam hal sudah terdapat metastasis jauh (tulang atau
paru-paru) bila teknik masih memungkinkan dilakukan tiroidektomi total untuk
menghindarkan penekanan terhadap trakea dan pembuluh darah dan kemudian diteruskan
dengan radiasi eksterna/interna. Ini terutama pada jenis karsinoma
folikuler.
D. Penderita dengan karsinoma berdiferensiasi buruk (anaplastik)
sel masih terlokalisasi pada lobus tiroid dan
belum meluas ke jaringan sekitarnya (ekstensif) dilakukan tiroidektomi
total bila mungkin, bila tak mungkinkan cukup dengan tiroidektomi subtotal atau
lobektomi langsung diikuti radiasi eksterna.
E. Jika hasil pemeriksaan potong beku menunjukkan kista
folikuler tiroid, maka lobus tiroid yang bersangkutan
diangkat seluruhnya bersama dengan sinus tiroid. Ismu lobektomi. Hal ini dianjurkan
oleh karena pada pemeriksaan patologi potong beku sangat sulit
untuk menentukan apakah tumor telah menembus dinding kista atau belum,
keadaan yang sebenarnyanya dapat dilihat setelah dibuat sediaan patologi secara
parafin. Bila tumor telah menembus dinding kista maka
keadaannya sudah menjadi karsinoma tiroid folikuler; tindakan definitif
adalah tiroidektomi total. Tapi sementara itu telah dilakukan tindakan
yang adekuat.
VIII.7.2 Non Pembedahan
A. Radiasi internal dengan J(131):
Beberapa
karsinoma tiroid jenis folikuler atau campuran dapat menyerap J131. Karena
jaringan tiroid normal lebih banyak dan lebih baik daya penyerapannya
dari jaringan karsinoma maka syarat utama untuk melakukan terapi ini
adalah bahwa semua jaringan tiroid yang ada harus diangkat terlebih
dahulu. Jadi sifat terapi ini adalah ablatif (menghancurkan sel-sel tumor).
B. Radiasi eksternal dengan Co 60 dengan dosis total
4000-5000 rad.
Pada umumnya karsinoma tiroid adalah radioresisten.
Tetapi radiasi eksternal tetap dipakai pada beberapa kasus
terutama pada jenis anaplastik. Untuk pemberian ini kecuali yang tipe
anaplastik sebaiknya jaringan tumor diangkat dulu sebanyak mungkin.
C. Khemoterapi
Cara ini masih dalam penyelidikan, karena masih ditemukan kegagalan. Sitostatika yang dipakai adalah Vincristin, Adriablastin, Ciosplatinum.
D. Hormonal
Digunakan sebagai terapi suplemen/supresi
terutama untuk tipe papiler atau campuran papiler-folikuler, juga untuk
mengobati hipotiroidisme pada tipe yang lain.
Prinsip cara pengobatan ini adalah menekan
stimulasi dari hormon TSH yang dapat merangsang sekresi hormon sel kelenjar
gondok tiroksin yang pada gilirannya dapat merangsang pertumbuhan karsinoma
yang ada pada kelenjar tiroid.
Preparat yang digunakan adalah
trijodotironin atau tiroksin. Crile mengatakan bahwa pemberian dessicated
thyroid dapat mengontrol pertumbuhan karsinoma papiler.
E. Jika hasil pemeriksaan potong beku menunjukkan kista
folikuler tiroid maka lobus tiroid yang bersangkutan diangkat seluruhnya
bersama dengan sinus tiroid.
Pada semua
penderita pascatiroidektomi total diberikan terapi hormon tiroid seumur
hidup, sebagai terapi substitusi dan terapi supresi terhadap
TSH. Prognosis tergantung jenis keganasan. Khusus untuk karsinoma tiroid berdiferensiasi
baik dapat digunakan skor AMFS (age, metastases, extension size),
AGES (age, grnrles, extension, size), atau MACIS (metastases, age, complete
excision, invasion, size).1
VIII.8 PROGNOSIS5
Prognosis bergantung pada:
a.
Tipe histopatologi
b.
Stadium klinik patologi
c. Lamanya
penyakit hingga terdiagnosa dan diberikan pengobatan
d.
Usia penderita. Prognosa
lebih baik pada usia di bawah 40 tahun daripada usia lebih tua terutama untuk
tipe papiler.
Karsinoma papiler mempunyai prognosa yang terbaik.5
Menurut
penyelidikan Russel dkk:
a.
Karsinoma
folikuler : 10 years survival rate : 60 %.
b.
Karsinoma
papiler : 10 years survival rate : 74%.
c.
Karsinoma
tipe campuran : 10 years survival rate : 82%.
DAFTAR PUSTAKA
-
- Sjamsuhidayat R, Wim de Jong, 2005,
Buku Ajar Ilmu Bedah, Edisi 2, Jakarta, EGC, Hal: 682-694.
2. Sabiston, Buku Ajar Ilmu Bedah, bagian I, cetakan ke-dua, EGC, Jakarta, 1995. Hal : 415-429.- Schwartz, Shires, Spencer, Intisari
Prinsip-prinsip Ilmu Bedah, Edisi 6, EGC, Jakarta, Hal : 535-545.
- Grace PA, Borley NR, 2007, At a Glance Ilmu Bedah, Edisi
Ketiga, Jakarta, Erlangga, Hal: 132-135
- Reksoprodjo S, Pusponegoro AD,
Kartono D, Hutagalaung EU, Sumardi R, Lutfia C, Ramli M, Rachmat KB,
Dachlan M, Kumpulan Kuliah Ilmu Bedah Bagian Bedah Staf Pengajar Fakultas Kedokteran, Universitas
Indonesia, 1995, Jakarta:Binarupa Aksara Hal: 366-376.
- Henry MM, Thompson JN , 2005,
Principles of Surgery, 2nd edition, Elsevier Saunders, page 567.
disi 2, Jakarta, EGC, Hal: 682-694. - Sjamsuhidayat R, Wim de Jong, 2005,
Buku Ajar Ilmu Bedah, Edisi 2, Jakarta, EGC, Hal: 682-694.
2.
Sabiston,
Buku Ajar Ilmu Bedah, bagian I, cetakan ke-dua, EGC, Jakarta, 1995. Hal :
415-429.
- Schwartz, Shires, Spencer, Intisari
Prinsip-prinsip Ilmu Bedah, Edisi 6, EGC, Jakarta, Hal : 535-545.
- Grace PA, Borley NR, 2007, At a Glance Ilmu Bedah, Edisi
Ketiga, Jakarta, Erlangga, Hal: 132-135
- Reksoprodjo S, Pusponegoro AD,
Kartono D, Hutagalaung EU, Sumardi R, Lutfia C, Ramli M, Rachmat KB,
Dachlan M, Kumpulan Kuliah Ilmu Bedah Bagian Bedah Staf Pengajar Fakultas Kedokteran, Universitas
Indonesia, 1995, Jakarta:Binarupa Aksara Hal: 366-376.
- Henry MM, Thompson JN , 2005,
Principles of Surgery, 2nd edition, Elsevier Saunders, page 567.
















No comments:
Post a Comment